![]()
1 Betrachtungsweisen und Anforderungen an ein Risikomanagement
Die moderne Gesundheitsversorgung
stellt von allen Aktivitäten auf dieser Erde
die größte Herausforderung an Sicherheit dar.2
Warum brauchen wir ein Risikomanagement in Einrichtungen des Gesundheitswesens? Je nach Blickwinkel des Betrachters werden wir auf diese Frage unterschiedliche Antworten erhalten.
Risikomanagement kann unterschiedliche Inhalte und Aspekte umfassen:
• Strategische und betriebswirtschaftliche Risiken
• Patienten- und Mitarbeitersicherheit
• Compliance, die Einhaltung gesetzlicher Bestimmungen und unternehmensinterner Richtlinien (Deutscher Corporate Governance Kodex 2017, S.6)
Dabei können je nach Art der Organisation jeweils unterschiedliche Aspekte im Vordergrund stehen. Es werden andere Gründe für ein Risikomanagement in einer ambulanten oder stationären Pflegeeinrichtung gesehen werden als in einem Krankenhaus der Maximalversorgung. Ganz gleich aber, um welche Einrichtung es sich auch handeln mag, am Thema Risikomanagement führt kein Weg vorbei.
Seit Inkrafttreten des »Patientenrechtegesetzes« (Gesetz zur Verbesserung der Rechte von Patientinnen und Patienten) und den daraus resultierenden Anforderungen ist die Implementierung von Risikomanagement und Fehlermeldesystemen für ambulant tätige Ärzte, Zahnärzte, Psychotherapeuten sowie für Krankenhäuser gesetzliche Pflicht. Ziel ist hierbei, langfristig die Patientensicherheit durch die Stärkung der Patientenperspektive zu verbessern.
Doch Risikomanagement bedeutet mehr als die Erfüllung gesetzlicher Anforderungen.
Aus Sicht der Leitung einer Organisation geht es darum, Schadensereignisse abzuwenden, die ihren Fortbestand gefährden, die Leistungsfähigkeit beeinträchtigen, den Ruf beschädigen und möglicherweise Haftungsprobleme für Führungskräfte bedingen. Patienten und Bewohnern hingegen geht es um Sicherheit in der Versorgung und Betreuung, während für die Mitarbeiter die eigene Sicherheit sowie der Schutz vor Fehlern und Fehlleistungen im Vordergrund stehen. Für Kostenträger und Haftpflichtversicherer stehen die Vermeidung von Patientenschäden und daraus entstehende Kosten im Fokus.
Unterscheidung verschiedener Sichtweisen
Im Folgenden sollen daher die unterschiedlichen Sichtweisen und Anforderungen an das Risikomanagement betrachtet werden:
• Sichtweise der Organisation
• Patienten-/Bewohnersicht
• Sicht der Mitarbeiter
• Sicht der Kostenträger
• Sicht der Haftpflichtversicherer
• Sicht des Gesetzgebers
1.1 Risikomanagement aus Sicht der Organisation
Aus Sicht der Organisation sind juristische und betriebswirtschaftliche Aspekte für das Risikomanagement von Bedeutung.
1.1.1 Juristische Aspekte
Ziel: Juristische Unangreifbarkeit
Die juristische Sichtweise des Risikomanagements stellt Risikoprävention, Sicherheit und Schutz des Patienten in den Mittelpunkt. Vorrangiges Ziel ist es, die medizinisch-pflegerische Qualität der Krankenhausbehandlung bzw. Betreuung in Alten- oder Pflegeeinrichtungen juristisch unangreifbar zu machen sowie die Einrichtungsträger vor Vorwürfen des Organisationsverschuldens zu bewahren. So verstehen Ulsenheimer et al. (1996, S. 1280) unter einem Risikomanagementsystem »ein Schadenverhütungsprogramm und Risikovorsorgekonzept, mit dessen Hilfe potenzielle Haftungsgefahren für Arzt, Pflegepersonal und Krankenhaus aufgespürt und eliminiert bzw. gesenkt werden.«
Bereits heute nehmen die Ansprüche auf Schadensersatz und Schmerzensgeld gegenüber Ärzten, Pflegepersonen und Krankenhäusern sowie Strafverfahren wegen fahrlässiger Tötung, fahrlässiger Körperverletzung und unterlassener Hilfeleistung zu. Dass sich hierbei längst nicht mehr nur Ärzte mit möglichen Behandlungsfehlervorwürfen konfrontiert sehen, belegt ein Bericht des Instituts der Rechtsmedizin der Rheinischen Friedrich-Wilhelms-Universität Bonn (Preuß et al. 2005). Dort war der Pflegedienst als viertstärkste Berufsgruppe (nach Krankenhaus-, niedergelassenen und Notdienst-Ärzten) von möglichen Behandlungsfehlervorwürfen mit tödlichem Ausgang betroffen.
Während es beispielsweise in vielen Krankenhäusern üblich ist, bei aufgetretenen vermeintlichen oder tatsächlichen Schadensereignissen zu reagieren, zielt das juristische Risikomanagement auf Vorbeugung und Vermeidung von Haftungsfällen. Dazu werden, gemäß dem Grundsatz »aus Fehlern lernen«, aus der richterlichen und Versicherungspraxis stammende Erkenntnisse zur Vermeidung ähnlicher oder gleicher neuer Schäden eingesetzt.
Je sicherer die Behandlungsabläufe und der Einsatz der technischen Mittel, je besser die Organisation, Dokumentation und Aufklärung sind, umso weniger Schäden, Auseinandersetzungen und Angriffspunkte wird es zwischen der Patienten- und der Behandlungsseite geben. So schreibt Ulsenheimer (2002, S. 1127): »Schutz und Sicherheit des Patienten haben absolute Priorität vor allen anderen Erwägungen.«
Haftungsspezifische Bereiche
Bei der juristischen Risikoprävention geht es darum, die Einrichtung, ihre einzelnen Abteilungen und ihre Bereiche dahingehend zu analysieren, inwieweit Rechtsvorschriften, Gerichtsurteile, Leitlinien und Empfehlungen der Fachgesellschaften und Berufsverbände im Sinne einer juristischen Risikoanalyse beachtet werden.
Im Rahmen dieser Analyse zeigen sich für Einrichtungen des Gesundheitswesens folgende haftungsspezifischen »Gefahrenquellen« für Ärzte und Pflegende:
• Organisationsmängel,
• Aufklärungsmängel,
• Dokumentationsmängel,
• Gerätemängel sowie
• Fehler bei Diagnostik, Behandlung und Pflege.
Auf diese Bereiche wird daher im Rahmen der Risikoanalyse ein besonderes Augenmerk gelegt.
Hochrisikobereiche im Krankenhaus
Im Krankenhaus konzentriert sich das juristische Risikomanagement insbesondere auf die haftungsrechtlichen »Hochrisikobereiche«. Dies sind Intensivstationen, Operationssäle und der Kreissaal sowie Notaufnahmen.
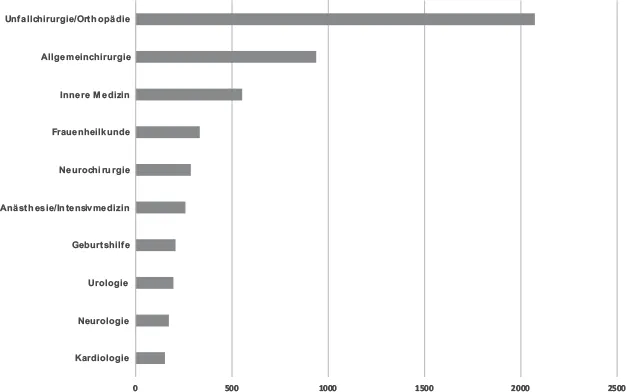
Jährlich werden ca. 12.000 vermutete Arzthaftungsfälle durch die Gutachterkommissionen und Schlichtungsstellen bei den Ärztekammern bewertet. Aus diesen Verfahren werden anonymisierte Daten mit Hilfe des Medical Error Reporting Systems (MERS) einheitlich erfasst und in einer bundesweiten statistischen Erhebung zusammengeführt. 2016 (Bundesärztekammer 2016) wurden durch die Schlichtungsstellen 11.803 Anträge bearbeitet und 7.639 Sachentscheidungen gefällt. In 5.394 Fällen wurden keine Behandlungsfehler oder Aufklärungsmängel festgestellt. Bei 47 Fällen wurden Aufklärungsmängel, bei 2.198 Fällen Behandlungsfehler festgestellt, allerdings eine Kausalität in nur 1.845 Fällen bejaht.
Betrachtet man die Fachdisziplinen, gegen welche Anträge gestellt wurden, findet sich eine Häufung bei den operativen Disziplinen (
Abb. 1.1). Dies erklärt, warum gerade in diesen Bereichen Risikomanagement eine hohe Bedeutung haben sollte.
Abb. 1.1: Verteilung der Antragstellungen bei Behandlungsfehlervorwürfen nach Fachbereichen 2016
Pflegequalitätsberichte des MDS
Für den Pflegedienst als eigenständige Berufsgruppe im Gesundheitswesen fällt eine Untergliederung in »Hochrisikobereiche« deutlich schwerer. Eindeutige und umfassende Studien über die Risikosituation in der stationären und ambulanten Pflege, sieht man hier einmal von Indikatoren über Sturz und Dekubitus ab (
Kap. 7), fehlen bislang und somit auch konkrete Zahlen zu möglichen Fehlern. In 2002 trat das Gesetz zur Qualitätssicherung und zur Stärkung des Verbraucherschutzes in der Pflege
3 in Kraft. Auf diesem aufbauend erfolgen seitdem in allen ambulanten und stationären Pflegediensten und -heimen jährliche Qualitätsprüfungen (nähere Ausführungen zu diesem Vorgehen
Kap. 8). Seit 2009 werden die Ergebnisse dieser Prüfungen auf der Homepage des MDK veröffentlicht (siehe hierzu
www.mdk.de, »Leistungserbringer«).
Wurde den Pflegeorganisationen im ersten Bericht des Medizinischen Dienstes der Spitzenverbände der Krankenkassen (MDS) noch ein sehr schlechtes Zeugnis ausgestellt (Brüggemann et al. 2004) – hier fielen Mängel in allen Stufen des Pflegeprozesses, in der Durchführung von Prophylaxemaßnahmen, in der Hygiene, bei der Medikame...