![]()
1 Neuropsychologie im historischen Überblick
Einen Aufschwung erlebten sowohl die Psychologie als auch die Neuropsychologie im und nach dem Ersten Weltkrieg durch die Notwendigkeit der Versorgung und Rehabilitation von Kriegshirnverletzten. Voraussetzung dafür war die Entwicklung von Untersuchungsverfahren (z. B. Binet und Simon 1905; Cattell 1890) und Behandlungsmethoden. Die sogenannte Psychotechnik (Münsterberg 1914) gab der Psychologie Methoden zur differenzierten Untersuchung und gezielten Behandlung von Teilleistungsstörungen in die Hand. Gleichzeitig führte die Einführung von Hochgeschwindigkeitsgeschossen zu einer großen Zahl von jungen Patienten mit relativ umschriebenen Hirnverletzungen. Auf dieses Patientengut stützten sich bedeutende Analysen von regionalen Hirnfunktionen, so die von Poppelreuter (1917, 1918) und von Kleist (1934), und erste Kompendien neuropsychologischer Diagnostik- und Therapieverfahren (Moede 1917).
In Deutschland wurden mehrere auf die Behandlung von Kriegshirnverletzten spezialisierte Lazarette eingerichtet, so in Köln-Lindenthal (Poppelreuter) und Frankfurt/Main (Goldstein). Während des Ersten Weltkriegs arbeiteten in diesen Sonderlazaretten Neurologen, Psychologen und Pädagogen eng zusammen. Hirnverletzten-Lazarette wie das in Köln-Lindenthal bestanden aus
• einer klinischen, neurologisch-chirurgisch geleiteten Station
• einem psychologischen Labor
• einer Schule für Hirnverletzte
• Übungswerkstätten
• einem gewerblichen Betrieb, z. B. Landwirtschaft oder Manufaktur
• einer Beratungsstelle für Entlassene (Poppelreuter 1916, nach Frommelt 2010).
Als wissenschaftliche Kooperation zwischen Psychologen und Neurologen zur Erforschung der Hirnverletzungsfolgen ist vor allem die Zusammenarbeit von Kurt Goldstein mit Adhemar Gelb zu nennen (Gelb und Goldstein 1920; Preilowski 2000).
Die deutsche Psychologie hat enorm unter der Judenverfolgung im »Dritten Reich« gelitten. Ein Drittel der Psychologie-Professoren verlor ihre Stellung, viele mussten emigrieren. Die Erforschung der Folgen von Hirnverletzungen und die Versorgung der Betroffenen wurden in Deutschland wieder zur Domäne von Neurologen und Psychiatern und blieben es bis in die späten 1970er Jahre. In Großbritannien, den USA und in der Sowjetunion dagegen nahm die Neuropsychologie als eigenständiges Fach während und nach dem Zweiten Weltkrieg einen großen Aufschwung. Dieser lässt sich an drei Namen festmachen: Oliver Zangwill (1913–1987), Hans-Lukas Teuber (1916–1977) und Alexander Luria (1902–1977).
Zangwill war experimenteller Psychologe und arbeitete ab 1940 an der Brain Injuries Unit in Edinburgh. Während seiner Tätigkeit dort und später als Professor für Experimentelle Psychologie in Oxford hat er eine ganze Generation Neuropsychologen ausgebildet oder bleibend beeinflusst, deren Namen auch heute noch Gewicht haben: George Ettlinger, Elisabeth Warrington, Maria Wyke, Malcolm Piercy und Larry Weiskrantz, um nur einige zu nennen.
Hans-Lukas Teuber wurde in Berlin als Sohn eines Psychologen geboren. Er studierte Biologie und Philosophie in Basel, dann Psychologie in Harvard. Eines seiner ersten Forschungsgebiete war die Analyse von kognitiven und Wahrnehmungsstörungen bei Kriegshirnverletzten, die er zusammen mit dem Neurologen Morris Bender durchführte und aus der über 20 gemeinsame Publikationen hervorgingen. Später gründete er das Psychophysiologische Labor am Bellevue Medical Center der Universität New York und das Department of Psychology am Massachusetts Institute of Technology. Bei ihm arbeiteten unter anderem Brenda Milner, Suzanne Corkin und Charles Gross.
Alexander Romanovich Luria studierte Pädagogik und Medizin. Im Zweiten Weltkrieg arbeitete er am Burdenko Institut für Neurochirurgie, später am Institut für Psychologie der Universität Moskau. Eines seiner beeindruckendsten Werke ist »The Man with a shattered World« (1987) basierend auf den Berichten eines schwer hirnverletzten Soldaten. Luria ist neben Goldstein wohl der bedeutendste Theorienbilder der klinischen Neuropsychologie des 20. Jahrhunderts (Luria 1962, 1973).
Während in anderen Ländern (Großbritannien, USA, Sowjetunion, Niederlande, Skandinavien) neuropsychologische Forschung in universitärer Anbindung und Hirnverletztenversorgung nach dem Zweiten Weltkrieg Hand in Hand gingen, war die Neuropsychologie in der Bundesrepublik bis in die 1970er Jahre wissenschaftliches Brachland. Auch nach dem Aufschwung der Neuropsychologie zunächst in Konstanz und Aachen stand die Erforschung der Folgen von Hirnverletzungen lange nicht im Vordergrund. Für die Versorgung von (Kriegs-)Hirnverletzten wurden hingegen in der Bundesrepublik klinische Rehabilitationszentren aufgebaut (BDH-Kliniken, Kliniken Schmieder u. a.). Wissenschaftliche Begleitung erfolgte durch die »Arbeitsgemeinschaft für Hirntraumafragen«, dann »Gesellschaft für Hirntraumatologie und klinische Hirnpathologie«, sowie die »Deutsche Gesellschaft für Neurotraumatologie und Klinische Neuropsychologie«, heute »Deutsche Gesellschaft für Neurotraumatologie und Klinische Neurorehabilitation«. Dabei handelte es sich lange um rein medizinische Fachgesellschaften, (Neuro-)Psychologen und Therapeuten waren bis in die 1980er Jahre nur als außerordentliche Mitglieder zugelassen.
![]()
2 Epidemiologie
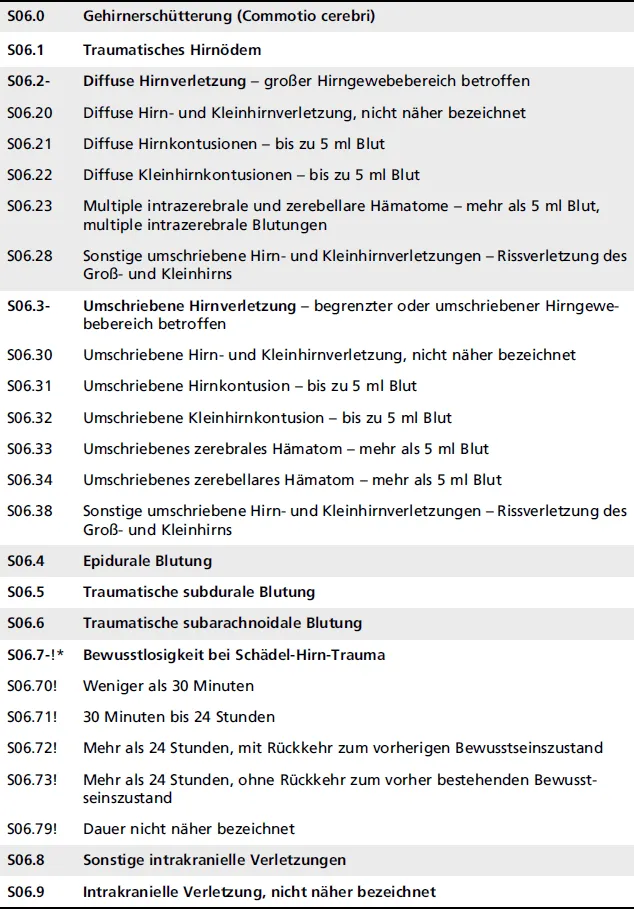
In Deutschland wurden 2011 135.138 Männer und 114.742 Frauen mit der Diagnose eines Schädel-Hirn-Traumas (SHT) stationär aufgenommen (Quelle: Gesundheitsberichterstattung des Bundes, www.destatis.de). Davon wurden 83,7 % als Gehirnerschütterung (S06.0), 1,5 % als diffuse Hirnverletzung (S06.2), 2,2 % als umschriebene Hirnverletzung (S06.3), 0,9 % als epidurale Blutung (S06.4), 6,4 % als subdurale Blutung (S06.5) und 3,8 % als traumatische subarachnoidale Blutung (S06.6) diagnostiziert. Bei Mehrfachverletzungen wurde nur eine Diagnose berücksichtigt, die Qualität der Diagnosen muss bezweifelt werden. Es ist von einer erheblichen Dunkelziffer bei leichten Gehirnerschütterungen auszugehen, nicht alle Betroffenen suchen ein Krankenhaus auf und von diesen werden nicht alle stationär aufgenommen. Knapp 30 % der SHT betreffen Patienten unter 16 Jahren (Rickels et al. 2010). Bei Kindern unter 15 Jahren sind SHT die häufigste Todesursache (Starmark et al. 1988).
Die Diagnose nach ICD-10 S06 (
Tab. 2.1) setzt Symptome einer Hirnbeteiligung voraus. Dies können der Nachweis in der Bildgebung, beobachtete Bewusstlosigkeit oder Bewusstseinsstörung, neurologische Herdsymptome, Krampfanfälle oder auch nur anamnestische Angaben einer amnestischen Lücke sein. Die meisten SHT sind leicht und ziehen keine oder nur geringe Folgeschäden nach sich.
Jedes Jahr sterben in Deutschland mehrere 1.000 Personen an einem Schädel-Hirn-Trauma (ohne Patienten mit Hirnbeteiligung bei Polytrauma). Von den Patienten, die bei Krankenhausaufnahme noch bewusstlos sind, sterben etwa 25 % (Firsching und Haupt 2005). Prädiktoren für einen tödlichen Verlauf oder anhaltendes Koma bzw. die Entwicklung eines apallischen Syndroms sind dabei Hirnstammverletzungen (Firsching et al. 1998, 2001).
Besonders betroffen sind Kinder unter 2 Jahren, männliche Jugendliche und Senioren. Die Ursachen von Unfällen, die zu SHT führen, sind altersabhängig. Verkehrsunfälle machen etwa ein Drittel mit rückläufiger Tendenz, häusliche und Freizeitunfälle über 50 %, Arbeitsunfälle gut 10 % aus (Möllmann et al. 2006). Typische Begleitverletzungen betreffen den Gesichtsschädel (60 %), die Halswirbelsäule (10 %), den Thorax (7 %) und die Extremitäten (20 %) (Rickels 2006).
Tab. 2.1: Die ICD-10-GM Klasse S06.- Intrakranielle Verletzung (gekürzt nach DIMDI 2014). Bei den Subkategorien S06.0 bis S06.9 ist ein Bewusstseinsverlust mit einer zusätzlichen Schlüsselnummer aus S06.7 zu verschlüsseln.
* Das Ausrufezeichen markiert eine obligatorische Sekundärdiagnose
![]()
3 Pathologie und Pathophysiologie
Eine plötzliche Gewalteinwirkung auf den Schädel kann für das Gehirn unterschiedliche Folgen haben. Frakturen des Gehirnschädels absorbieren Energie und mindern dadurch die Gewalteinwirkung auf das Gehirn. Bei Impressionsfrakturen kann eindringender Knochen schwere lokale Zerstörungen bewirken. Außerdem können Frakturen in Verbindung mit Zerreißungen der Hirnhäute Verbindungen zwischen Liquorraum und Außenwelt und damit eine Eintrittspforte für Bakterien herstellen (»offene Hirnverletzung« im Gegensatz zur »gedeckten Hirnverletzung«). Beim gedeckten SHT können mehrere Verletzungsmechanismen unterschieden werden:
1. Die fokale Schädigung unterhalb des Ortes der Gewalteinwirkung. Diese Kontusion (Prellung) wird in der traumatologischen Literatur als »Coup« bezeichnet.
2. Die fokale Gewalteinwirkung löst im Gehirn, das eine gallertartige Konsistenz besitzt, eine Stoßwelle aus, die ungefähr gegenüberliegend durch Anprall des Gehirns am Schädel eine weitere Kontusion bewirkt (»Contrecoup«). Dieser kann deutlich größer als der Coup sein. Bei Coup und Contrecoup kommt es nicht nur zu traumatischen Nekrosen des Gehirngewebes, sondern auch zu lokalen Gefäßzerreißungen, deren Schädigungsfolgen nicht nur vom Ausmaß der Gewalteinwirkung, sondern auch durch die Menge des austretenden Blutes bestimmt wird. Coup- und Contrecoup-Läsionen finden sich vor allem im orbitofrontalen, frontopolaren und temporalen Cortex, außerdem unter Impressionsfrakturen.
3. Die durch das Gehirn laufende Stoßwelle entspricht einer Abfolge von Regionen mit Unter- und Überdruck, die zu Zerreißungen von Axonen und Gefäßen führt. Hierbei führt eine rotationale Komponente der Gewalteinwirkung (»effait«) zu zusätzlichen Scherkräften an Grenzflächen unterschiedlicher physikalischer Dichte, wie in den Übergängen zwischen grauer und weißer Substanz, außerdem im Balken (corpus callosum) und im rostralen Hirnstamm. Die hierdurch hervorgerufene Pathologie wird als »traumatische axonale Schädigung« bezeichnet (häufig fälschlich »diffuse axonal injury«, die Schädigung ist nicht diffus, sondern multifokal). Prädilektionsorte im Großhirn sind Frontal- und Temporallappen (Fork et al. 2005). Radiologisch finden sich im ...