![]()
Die Resultate im Einzelnen
Im Folgenden werden die Resultate zu wichtigen Einzelfragen sowie zu einzelnen Reformbereichen dargestellt und interpretiert.
Die zitierten qualitativen Antworten dienen dazu, die von den Expertinnen und Experten vertretenen Tendenzen zu verdeutlichen. Sie sind anonymisiert aufgeführt und kursiv gedruckt.
![]()
Ziele der Gesundheitspolitik, Sparmassnahmen,
Kostenentwicklung
Philippe Lehmann
Gesamtergebnis
Die Teilnehmerinnen und Teilnehmer an der Umfrage hatten Mühe, eine klare Prioritätenliste für die Gesundheitspolitik bis 2030 zu definieren, was in der Schweizer Gesundheitssystem sowieso bis jetzt auch nicht definiert wurde. Aus den unterschiedlichen Stossrichtungen kommt insgesamt der Wunsch nach einer pragmatischen Entwicklung der Gesundheitsversorgung, abzielend auf eine effektivere und effizientere Versorgung mit moderater Wirkung auf die Kosten. Die Reduktion der ineffektiven bzw. ineffizienten Leistungen steht im Vordergrund, die Stabilisierung der Ausgabenniveaus weiter im Hintergrund.
Diese Gesamtkosten werden bis 2030 aufgrund der demographischen und medizinischen Entwicklungen weiter steigen. Der Anstieg ist nicht exponentiell, eher langsamer als in den letzten 15 Jahren auf durchschnittlich ca. 13% des Bruttoinlandprodukts (heute 11%). Diese Kostenentwicklung, mit der ‚sämtliche nützlichen und wirksamen Leistungen für alle Patienten‘ finanzierbar wären, scheint für die Mehrheit der Experten realistisch.
Die Experten bestätigen, dass bei den angestrebten Sparmassnahmen der letzten vierzig Jahre die Bilanz extrem mager ist, ausgenommen bei der Restrukturierung im Spitalbereich und der Senkung der Medikamentenpreise. Potential für eine moderate Kostendämpfung haben nach Ansicht der Befragten Massnahmen zur Qualitäts- und Effizienzsteigerung, inkl. der Entwicklung von integrierten Behandlungsnetzen, neue Finanzierungsmodelle im ambulanten und stationären Sektor und bessere Koordination der Planung.
Kein Spielraum vorhanden ist für eine höhere Kostenbeteiligung der Bevölkerung, die schon heute die höchste in vergleichbaren Ländern ist. Das Verhältnis der Lasten zwischen den Kostenträgern wird bis 2030 als eher stabil angesehen. Viele Experten betonen im Zusammenhang mit den Kosten, dass bezüglich der Qualität der Gesundheitsversorgung und der Verbesserung des Gesundheitszustandes der Patienten und der Bevölkerung insgesamt (Outcomes) ‚mehr‘ nicht automatisch ‚besser‘ ist. Die Orientierung hin zu einer ‚smarten‘ Medizin, d.h. der Verzicht auf nicht wirksame und nicht notwendige Leistungen, wird breit befürwortet.
Welche Ziele der Gesundheitspolitik werden im Jahr 2030 effektiv den Vorrang haben?
Die Steuerung der Schweizer Gesundheitspolitik und der kantonalen Gesundheitspolitiken war bis heute immer von einer Vielfalt von nichtverbindlichen und oft impliziten Zielen und Prioritäten geprägt. Erst seit wenigen Jahren sind formalisierte und hierarchisierte Zielformulierungen publiziert, welche den Regierungen (Bundesrat, Dialog Nationale Gesundheitspolitik und GDK-Versammlung) eher als Leitlinien gelten: „Gesundheit2020“24 ist eine Roadmap mit 12 Zielen und 36 Handlungsbereichen des Bundesrates – mit Zustimmung der GDK –, welche schrittweise in Form mehrerer Gesetzesänderungen (Schlussentscheid im Parlament), Verordnungen (Kompetenz vom Bundesrat) und nationalen Strategien (vom Bundesrat oder von Bundesämtern, von der GDK, z.T. in Zusammenarbeit mit NGOs) zu beschliessen und konkretisieren sind. Die „Roadmap für ein nachhaltiges Gesundheitssystem“ der Schweizer Akademien25 (2012) mit 7 prioritären Zielen ist ein weiterer Wunschkatalog, der kleine Umsetzungsschritte der medizinischen Akteure motiviert, am Beispiel der „Top-5-Liste der nicht effektiven und nicht nützlichen Leistungen“ der SGIM26. Einige Kantone bemühen sich auch selber, Prioritäten und Ziele ihrer Gesundheitspolitik im Rahmen ihres Zuständigkeitsbereichs zu definieren27.
Auch die SGGP hatte 2009 versucht, mit der Beteiligung einer Stakeholder-Plattform die Entstehung und die Bedeutung von Gesundheits- und Präventionszielen für die Schweiz zu klären28.
Die Delphi-Teilnehmerinnen und -teilnehmer hatten Mühe, eine klare Prioritätenliste für die Schweizer Gesundheitspolitik bis 2030 zu definieren.
In der ersten Runde sollten sie ein Ziel aus einer Wahlliste von fünf klar priorisieren, oder ein weiteres Ziel formulieren. Drei Stossrichtungen der Gesundheitspolitik wurden fast ähnlich häufig genannt:
- die Reduktion der ineffektiven bzw. ineffizienten Leistungen (30%)
- die Stabilisierung des Niveaus der Gesamtkosten des Gesundheitssystems, dank Sparmassnahmen und Effizienzgewinnen (26%)
- die Qualitätssteigerung der Gesundheitsversorgung, inkl. entsprechender Kostenzunahme (23%).
Die weiteren zwei Ziele wurden nur von einer kleinen Minderheit priorisiert:
- Priorisierung von Prävention und Gesundheitsschutz (11%)
- Weiterausbau der Gesundheitsversorgung, quantitativ und qualitativ (5%).
11% der Antwortenden sagten aber, dass kein Ziel den Vorrang haben werde. 7% wählten eigene Formulierungen. (Total über 100% wegen Mehrfachnennungen)
Diese Antworten geben insgesamt das Bild einer pragmatischen Entwicklung der Gesundheitsversorgung, in der man sich bemühen sollte, eine effektivere und effizientere Versorgung mit einer moderaten Wirkung auf die Kostensteigerung zu gestalten.
In der 2. Runde haben wir versucht, klarere Prioritäten sowie eine Gewichtung unter diesen drei Aspekten zu bekommen. Es ist den Antwortenden dann gelungen, klarer zu wählen:
Wo muss der Schwerpunkt im folgenden Dreieck gesetzt werden?
- auf die Reduktion der ineffektiven bzw. ineffizienten Leistungen (68%)
- auf die Qualitätssteigerung der Gesundheitsversorgung (36%)
- auf die Stabilisierung des Niveaus der Gesamtkosten dank Sparmassnahmen (9%)
Die Reduktion der ineffektiven bzw. ineffizienten Leistungen gilt also aus der Sicht der Delphi-Teilnehmer und Teilnehmerinnen klar als „die Priorität“, die im ganzen Gesundheitssystem und von allen Behörden und Akteuren-Gruppen bis 2030 festgestellt und konkret umgesetzt werden sollte.
Die gleiche Stossrichtung steht auch im Programm des Bundesrates „Gesundheit2020“ im Vordergrund sowie in vielen weiteren strategischen Konzepten, insbesondere in der Roadmap der Akademien.
Wie werden sich die Kosten für das Gesundheitswesen bis 2030 entwickeln?
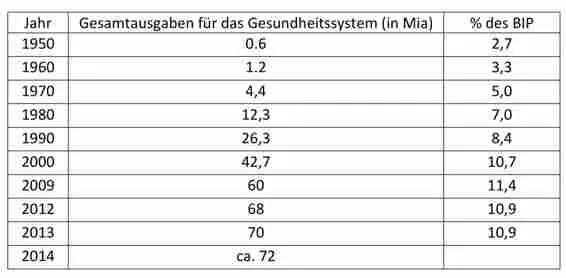
Die Berechnung der Gesundheitskosten ist ein Standardinstrument der Messung der Investitionen für Gesundheit und Gesundheitsversorgung. Es gibt darüber für jedes Land vergleichbare Daten (WHO- und OECD-Dateien)29 sowie Trend-Serien über mehrere Jahrzehnte. Das Bundesamt für Statistik berechnet jährlich die Gesundheitskosten30 sowie den Anteil des Bruttoinlandprodukts (BIP), der für das Gesundheitswesen aufgewendet wird31. Das tut auch das KOF-Institut der ETH-Zürich32 sowohl im Frühling wie im Herbst, inklusiv einer Schätzung der mittelfristigen Entwicklung des Anteils des BIP für das Gesundheitswesen.
Das haben wir auch die Delphi-Experten gefragt, mit Perspektive auf den Horizont 2030.
In den Antworten ist evident, dass die Gesamtkosten für das Gesundheitswesen sowie der Anteil der Gesundheitskosten am BIP zunehmen werden. Fast niemand unter den Delphi-Teilnehmern und Teilnehmerinnen erwartet eine Reduktion des BIP-Anteils.
Der Mittelwert und Median der Schätzungen der Teilnehmenden für die Gesamtkosten des Gesundheitswesens 2030 liegen bei 100 respektive 104 Milliarden Franken (in CHF von 2014). Das wäre eine Zunahme um 40% seit 2014 und bedeutet eine Steigerung von ca. 2 Milliarden pro Jahr während 15 Jahren, d.h. durchschnittlich 2,6% respektive 2,9% pro Jahr33, was etwas tiefer als die bisherige Zunahme ist.
Eine Antwort in Milliarden Franken ist schwierig zu geben, weshalb sich 19 von 74 (26%) nicht geäussert haben. Eine Antwort in Prozentanteilen des BIP ist leichter, nur 10 (14%) haben sich nicht geäussert.
Der Mittelwert und Median der Schätzungen des BIP-Anteils für die Gesundheit liegen bei 13,0% respektive 13.3% im Jahr 2030. Das wäre eine Zunahme um nur ca. zwei Pro...