![]()
Capítulo 1
Un modelo para el análisis de las redes integradas de servicios de salud
MARÍA LUISA VÁZQUEZ NAVARRETE
E INGRID VARGAS LORENZO
Se define como red integrada de servicios de salud (RISS) al conjunto de organizaciones que ofrece una atención coordinada a través del continuo asistencial a una población determinada y se responsabiliza de los costes y resultados en salud de esta población (Shortell et al., 1993). El continuo asistencial abarca la atención básica o primer nivel de atención, la atención especializada y sociosanitaria, en todos sus aspectos de promoción y prevención, tratamiento de pacientes agudos y crónicos, y rehabilitación (Shortell et al., 1993). Los objetivos finales de este tipo de organizaciones son la mejora de la equidad de acceso y eficiencia global en la provisión, a través de diversos objetivos intermedios: la mejora del acceso a la atención, la coordinación de los servicios y la continuidad asistencial. Una RISS, como ha sido definida, representa la etapa final del proceso de integración asistencial (Kodner y Spreeuwenberg, 2002), pero es importante destacar que no es un fin en sí misma, sino un medio para mejorar la provisión de la atención en salud.
Se pueden diferenciar diversos tipos de RISS (Harrigan, 1985; Shortell et al., 1993, 2000), a partir de sus características básicas: amplitud —número de funciones y servicios diferentes que provee la RISS a lo largo del continuo asistencial— y profundidad —número de unidades diferentes que posee una RISS para proveer una determinada función o servicio— de la integración de servicios del continuo asistencial; nivel de producción interna de servicios —cantidad de servicios provistos dentro de la propia red en comparación con la cantidad de servicios que son comprados a otros proveedores de salud—, y forma de relación entre las entidades que la constituyen —tipo de propiedad o relaciones contractuales que establece una determinada RISS— (Conrad y Dowling, 1990; Shortell et al., 1993).
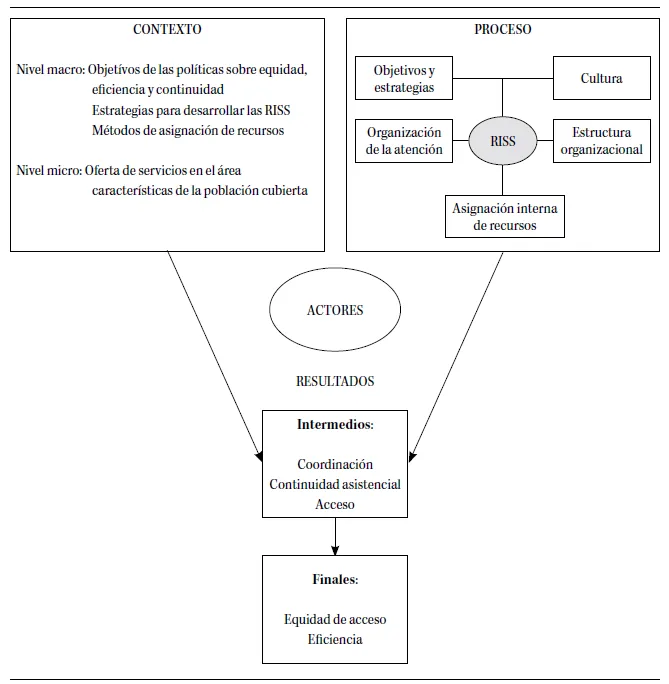
Aunque las evaluaciones realizadas no son concluyentes sobre la relación entre los tipos de RISS, definidos a partir de sus características básicas y sus logros (Dranove et al., 1996), parece existir un consenso respecto a los factores que influyen positivamente en el grado de coordinación que efectivamente alcanzan estas organizaciones (Conrad y Dowling, 1990; Shortell et al., 2000; Skelton-Green y Sunner, 1997). Por ello, para su evaluación y con base en la revisión bibliográfica, se desarrolló un modelo (Vázquez et al., 2009) que tiene en cuenta los factores externos e internos que influyen en los resultados en relación con la coordinación asistencial, la continuidad y la eficiencia. Este modelo, no obstante, fue modificado posteriormente para distinguir entre niveles de las políticas (macro y micro), distinguir entre resultados intermedios y finales, como también incluir los resultados sobre el acceso a la atención y equidad de acceso (figura 1.1) (Vázquez et al., 2009b).
Diversos elementos externos o de contexto afectan al proceso de integración asistencial, entre los que destacan a nivel macro, los objetivos de las políticas en relación con la equidad de acceso y la eficiencia, las políticas sobre redes de servicios de salud, las características del aseguramiento público (beneficiarios, prestaciones y condiciones de acceso), así como el modelo de asignación de recursos y el sistema de incentivos asociado. Los sistemas de pago aplicados tradicionalmente de manera independiente para cada nivel asistencial, pago por acto, por actividad o presupuesto, desincentivan la coordinación entre niveles asistenciales. En una red, el sistema de asignación debería permitir responsabilizar a cada proveedor tanto de los costes directos como de los que induce sobre el resto de la red, de esta manera la red intentaría tratar el problema de salud en el lugar más costo-efectivo dentro del continuo asistencial (Shortell et al., 1994). Teóricamente, el pago per capita global a la red de proveedores incentiva a buscar fórmulas para alinear sus intereses con los objetivos globales de la red y alcanzarlos, reducir costes y fortalecer la calidad de los servicios. A nivel micro, los factores determinantes son las características de la población de referencia, entre ellas, las socioeconómicas, la proporción de grupos de edad con mayor carga de enfermedad; grupos con necesidades especiales de atención de salud que requieren una mayor coordinación de servicios entre niveles de atención; extensión del territorio para cubrir y la presencia en el territorio de otros proveedores de salud con los que se tenga que compartir la atención a la población, etc.
Figura 1.1. Marco conceptual para el análisis del impacto de las redes integradas de servicios de salud(RISS)
Fuente: Vázquez et al. (2009b).
Elementos internos de las RISS. Según la bibliografía, las características de las redes que contribuyen a una mejor coordinación son (i) la presencia de un gobierno con un rol estratégico y visión global de la organización (Alexander et al., 1995; Forest, 1999); (ii) una estructura orgánica con mecanismos de coordinación que fortalecen la comunicación entre los servicios involucrados en la atención del paciente; (iii) objetivos y estrategias compartidas (Alexander et al., 1995); (iv) una cultura común con valores orientados a la colaboración, trabajo en equipo y a resultados (Kornacki, 1998); (v) líderes que promuevan la integración (Barnsley et al., 1998); (vi) sistema de asignación interna de recursos que incentiva la alineación de los servicios con los objetivos globales (Shortell et al., 2000); y (viii) un modelo de atención que establece roles, tipo de colaboración y mecanismos de coordinación adecuados entre los niveles asistenciales.
El análisis del desempeño de las redes tiene en cuenta los resultados intermedios —acceso, coordinación y continuidad— para el logro de los objetivos/resultados finales de equidad de acceso y eficiencia global en la provisión.
Acceso a la atención
En el análisis se aplica el concepto de acceso como utilización de servicios y se parte de los modelos teóricos propuestos por Aday y Andersen (1974) en el análisis del acceso, que distinguen entre factores relacionados con las políticas, las características de los proveedores y de la población que influyen en el acceso a los servicios de salud.
El ‘modelo de comportamiento de utilización de servicios de salud’ (Behavioral model of health services use), desarrollado por Aday y Andersen (1974), se basa en los trabajos iniciales de Andersen en los años sesenta, en los que estudiaba las causas y patrones de uso de los servicios de salud para adecuar la oferta a la demanda y facilitar el acceso a los servicios (Cernadas, 2008). Aunque el modelo ha sufrido paulatinas modificaciones (Aday y Andersen, 1981; Andersen, 1973, 1995, 2008), su rasgo principal es la distinción entre dos dimensiones del acceso: el acceso potencial y el acceso realizado (figura 1.2). El acceso potencial se define como la presencia de recursos, tanto de los servicios como de la población, que posibilitan el uso de servicios, mientras que el acceso realizado es la utilización real de los servicios (Andersen, 2008).
El análisis del acceso potencial incluye características de los servicios y de la población. Las características de los servicios de salud (Aday y Andersen, 1974) se refieren, por un lado, a la disponibilidad de recursos, es decir, al capital y trabajo que se destinan a la prestación de los servicios de salud, y considera el volumen y la distribución de servicios en el área (Andersen y Newman,, 1973). Por otro lado, se analiza la organización, es decir, cómo los servicios de salud utilizan estos recursos para proporcionar la atención, a través de dos componentes: la entrada y la estructura. La entrada se refiere al proceso de ‘entrar’ (Aday y Andersen, 1974) o ‘acceder’ (Andersen y Newman, 1973) a los servicios y comprende las barreras que se deben superar antes de recibir la atención médica (el tiempo de viaje, el tiempo de espera, el pago de los servicios, los horarios de atención, etc.). La estructura se relaciona con aspectos de los servicios que determinan qué sucede con el paciente una vez consigue entrar en los servicios, tales como los procesos de referencia y contrarreferencia entre niveles asistenciales. Las características de la población incluyen distintos tipos de factores (Aday y Andersen, 1974; Mogollón, 2004): factores que predisponen al uso de los servicios de salud (creencias y actitudes sobre la salud, conocimiento del funcionamiento de los servicios de salud, características sociodemográficas); factores capacitantes, individuales (ingreso económico, tipo de aseguramiento, residencia, procedencia, etc.) o comunitarios (redes de apoyo, organización de los servicios en la comunidad); y, por último, las necesidades de atención en salud de la población (percibidas o evaluadas por los proveedores). El análisis del acceso real, o utilización de servicios, considera el tipo de servicios que usa el paciente, el lugar donde recibe la atención, el propósito de la visita —preventiva, curativa— y el intervalo de tiempo que implique (Aday y Andersen, 1974). Finalmente, el uso de los servicios se halla enmarcado en las políticas de salud, que constituyen un determinante poderoso de la utilización de los servicios (Aday y Andersen, 1974), al incidir en factores como la disponibilidad de recursos, la organización de los servicios de salud, la financiación o la existencia de programas dirigidos a características de la población susceptibles de ser modificadas, como la cobertura de aseguramiento, educación e información sobre los servicios.
Los análisis empíricos del acceso bas...