
- 416 pages
- French
- ePUB (adaptée aux mobiles)
- Disponible sur iOS et Android
eBook - ePub
Les Médecines de procréation
À propos de ce livre
Que penser des embryons congelés qui défient les lois du temps et menacent de survivre à leurs géniteurs ? Que penser d'enfants conçus à partir de dons de spermatozoïdes, de dons d'ovocytes, de prêt ou de location d'utérus ? En s'appuyant sur leur expérience quotidienne, Claude Humeau et Françoise Arnal nous aident à comprendre les nouvelles techniques de procréation et retracent le parcours des couples qui ont choisi de recourir à cette pratique. Claude Humeau est professeur à la faculté de médecine de Montpellier et responsable avec Françoise Arnal, biologiste, du laboratoire de fécondation in vitro de Montpellier.
Tools to learn more effectively

Saving Books

Keyword Search

Annotating Text

Listen to it instead
Informations
DEUXIÈME PARTIE
CHAPITRE IV
La thérapeutique par fécondation in vitro
La thérapeutique par fécondation in vitro ne tient pas du miracle et ce n’est pas une trouvaille subite résultant d’un quelconque coup de génie. Sa particularité est de mettre en œuvre et d’associer quelques-uns des traitements dont on vient de faire l’inventaire et dont on a partiellement la maîtrise depuis plus ou moins longtemps. Elle nécessite en fait le concours de diverses techniques ; les unes, médicales, chirurgicales et d’imagerie, préexistant à la FIV mais grandement affinées à cette occasion, sont indispensables au recueil d’ovocytes ; les autres, biologiques, laborieusement mises au point à cet effet, permettent la réalisation de la phase extracorporelle, c’est-à dire la fécondation in vitro.
Elle n’est pas non plus la panacée, car elle ne s’adresse en pratique qu’à quelques types d’infécondités, celles qui résultent d’un obstacle à la rencontre des gamètes et dans une moindre mesure d’un défaut de fécondance du sperme. Parler à son propos de « maîtrise de la reproduction » paraît nettement exagéré. D’ailleurs ces techniques n’étant pas parfaitement efficaces, même dans les infécondités justiciables de la FIV, les tentatives ne sont pas toujours couronnées de succès.
Le déroulement pratique de la thérapeutique par FIV
Le principe de la FIV est simple. Elle court-circuite ce qui se passe normalement dans la trompe, c’est-à-dire la fécondation et les premiers stades du développement embryonnaire, qui se dérouleront donc dans des milieux extracorporels (Fig. 18).
Pour mener à bien la fécondation in vitro il faut : (1) disposer d’ovocytes, isolés à partir de liquides folliculaires, qui ne peuvent être obtenus que par ponction des ovaires, le plus souvent après stimulation hormonale ; (2) disposer de spermatozoïdes, isolés à partir du sperme, facilement obtenu par masturbation ; (3) disposer de milieux et de techniques permettant le conditionnement des gamètes, la fécondation et la survie du jeune embryon hors de l’organisme ; (4) transférer ensuite les embryons dans l’utérus.
Le cycle complet d’une tentative dure, pour le couple traité, entre un mois et un mois et demi, et il se décompose en trois phases de durée inégale et de signification différente (Fig. 19) : une phase pré-FIV, préparatoire à l’obtention des ovocytes (douze jours au minimum à trente jours au maximum, en fonction de la procédure choisie), la phase FIV (trois jours), une phase post-FIV , débutant par le transfert d’embryons et se terminant par la nidation (douze jours).
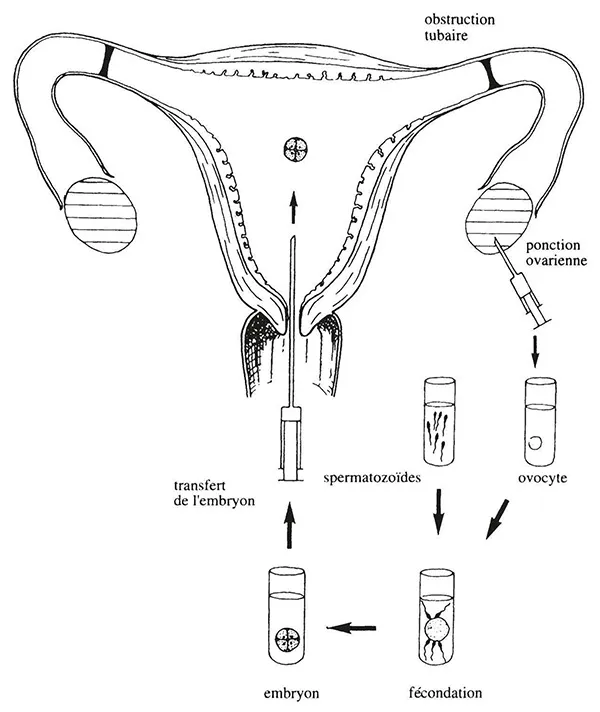
Figure 18. Fécondation in vitro
La phase pré-FIV
Elle commence par une stimulation ovarienne et se termine par la ponction des follicules ovariens. Elle met en jeu des traitements et des gestes plus ou moins anciens, qui préexistaient à la FIV et qui sont en tout cas non spécifiques, car ils étaient déjà mis en œuvre dans diverses circonstances diagnostiques ou thérapeutiques (stimulation de l’ovulation, dosages hormonaux, échographie, ponction ovarienne). Pendant cette période, la femme est physiquement concernée, puisqu’elle est entraînée dans un traitement contraignant et quelquefois inconfortable. Cette phase trouve sa raison d’être dans le fait qu’il faut pour réaliser la FIV de manière relativement efficace disposer de plusieurs ovocytes matures et cela à un moment précis de la journée.
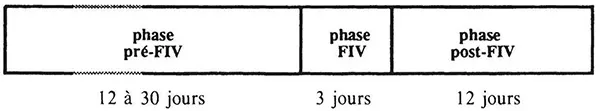
Figure 19. Planning de la thérapeutique par FIV
Il faut disposer de plusieurs ovocytes. En effet, une ovulation spontanée produit un seul ovocyte (en supposant qu’on arrive à le récupérer) et donc au mieux, s’il y a fécondation, un seul embryon. Or, on sait qu’à peu près un embryon sur deux porte une anomalie chromosomique qui empêchera le plus souvent la nidation ou la poursuite du développement. Il y a donc intérêt à mettre en jeu plusieurs ovocytes pour augmenter les chances d’avoir au moins un embryon viable et une grossesse. D’où la nécessité de procéder à un traitement hormonal de stimulation ovarienne conduisant en principe à la maturation simultanée de plusieurs follicules et donc de plusieurs ovocytes.
Il faut que les ovocytes soient parfaitement matures, condition sine qua non pour que les embryons qui en proviennent soient viables. D’où la nécessité de surveiller de près la croissance et la maturation folliculaires, par des examens échographiques et des dosages hormonaux, afin de déclencher l’ovulation au bon moment.
Il faut pouvoir en disposer à un moment précis de la journée. En effet l’ovulation peut survenir spontanément à n’importe quelle heure du jour ou de la nuit, ce qui peut rendre la suite des opérations matériellement impossible ou en tout cas très inconfortable. D’où la nécessité de programmer cette ovulation, à l’aide d’un traitement hormonal approprié, quand la croissance folliculaire est sur le point d’arriver à son terme.
Normalement les ovocytes sont émis lors de l’ovulation à la surface de l’ovaire pour être récupérés ensuite par le pavillon de la trompe. Il est bien évidemment impossible de les recueillir à ce moment-là, d’autant que la rupture de ces follicules n’est pas simultanée. D’où la nécessité de procéder à une ponction des follicules juste avant le moment prévu de l’ovulation.
La séquence des opérations est donc la suivante : stimulation ovarienne (précédée et accompagnée ou non d’un traitement inhibiteur), surveillance de la croissance folliculaire, déclenchement de l’ovulation et ponction ovarienne (Fig. 20).
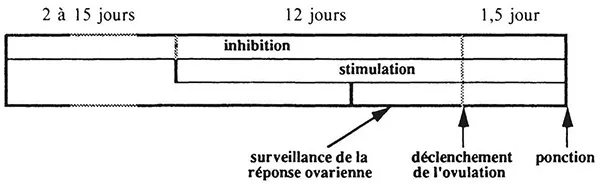
Figure 20. Planning de la phase pré-FIV
Normalement, lors de la phase pré-ovulatoire, cinq ou six follicules entament leur ultime phase de maturation, mais tous sauf un, le dominant, sont frappés d’atrésie et régressent. Le traitement hormonal de stimulation ovarienne mis en œuvre a pour objectif d’empêcher ces follicules d’involuer et de faire en sorte qu’ils arrivent à maturité avec le follicule dominant. De la sorte, en règle générale, trois à six follicules atteignent en principe le stade pré-ovulatoire. Ce résultat est obtenu en administrant en excès les hormones qui sont normalement responsables de la croissance folliculaire, c’est-à-dire la FSH et la LH. En général, en pratique, il s’agit d’HMG (Human Menopausal Gonadotrophin) associant FSH et LH dans des proportions variables selon les formes commerciales ; un résultat analogue est obtenu avec de la FSH pure ou par des substances, telles que le citrate de Clomifène, qui provoquent la sécrétion de FSH et de LH par l’hypophyse. Ce traitement commence dès les premiers jours du cycle et est poursuivi en moyenne une douzaine de jours ; sa durée peut varier légèrement en fonction de la sensibilité de la réponse ovarienne.
Cette stimulation est souvent précédée d’un traitement inhibiteur par un agoniste de la GnRH, véritable simulateur que les récepteurs hypophysaires à la GnRH ne distinguent pas de celle-ci. En occupant et en saturant ces récepteurs, il empêche l’hypophyse de répondre à la GnRH ; cette dernière, ainsi mise au repos, ne sécrète plus d’hormones gonadotropes (FSH et LH). Le traitement de stimulation se trouve de la sorte, en principe, mieux contrôlé, puisque les sécrétions endogènes ne superposent plus leurs effets à ceux des hormones injectées. La durée de ce traitement peut varier de deux à quinze jours et il se poursuit bien sûr pendant la stimulation elle-même, qui se trouve donc décalée par rapport au début du cycle.
Pendant les trois ou quatre derniers jours du traitement de stimulation, la croissance folliculaire est surveillée de très près. Des examens échographiques des ovaires apprécient quotidiennement la croissance des follicules et des dosages hormonaux, pratiqués sur le sang ou les urines, permettent d’apprécier la quantité d’œstrogènes sécrétés par ces follicules et donc leur état fonctionnel. Ce taux d’œstrogènes est évidemment bien plus élevé que sur un cycle spontané, puisque plusieurs follicules sont sécrétants ; il y a hyperœstrogénie.
L’ovulation est déclenchée dès que la croissance folliculaire est assez avancée (les follicules les plus gros ont un diamètre de 18 à 20 mm) et que le taux d’œstrogènes, qui doit lui correspondre, est assez élevé. Pour ce...
Table des matières
- Couverture
- Titre
- Copyright
- Dédicace
- Prologue
- Première partie
- Deuxième partie
- Troisième partie
- Quatrième partie
- Épilogue
- Table
Foire aux questions
Oui, vous pouvez résilier à tout moment à partir de l'onglet Abonnement dans les paramètres de votre compte sur le site Web de Perlego. Votre abonnement restera actif jusqu'à la fin de votre période de facturation actuelle. Découvrir comment résilier votre abonnement
Non, les livres ne peuvent pas être téléchargés sous forme de fichiers externes, tels que des PDF, pour être utilisés en dehors de Perlego. Cependant, vous pouvez télécharger des livres dans l'application Perlego pour les lire hors ligne sur votre téléphone portable ou votre tablette. Apprendre à télécharger des livres hors ligne
Perlego propose deux abonnements : Essentiel et Complet
- Essentiel est idéal pour les étudiants et les professionnels qui aiment explorer un large éventail de sujets. Accédez à la bibliothèque Essentiel comprenant plus de 800 000 titres de référence et best-sellers dans les domaines du commerce, du développement personnel et des sciences humaines. Il comprend un temps de lecture illimité et la voix standard de la fonction Écouter.
- Complet est parfait pour les étudiants avancés et les chercheurs qui ont besoin d'un accès complet et illimité. Accédez à plus de 1,4 million de livres sur des centaines de sujets, y compris des titres académiques et spécialisés. L'abonnement Complet comprend également des fonctionnalités avancées telles que la fonction Écouter Premium et l'Assistant de recherche.
Nous sommes un service d'abonnement à des ouvrages universitaires en ligne, où vous pouvez accéder à toute une bibliothèque pour un prix inférieur à celui d'un seul livre par mois. Avec plus d'un million de livres sur plus de 990 sujets, nous avons ce qu'il vous faut ! En savoir plus sur notre mission
Recherchez le symbole Écouter sur votre prochain livre pour voir si vous pouvez l'écouter. L'outil Écouter lit le texte à haute voix pour vous, en surlignant le passage qui est en cours de lecture. Vous pouvez le mettre sur pause, l'accélérer ou le ralentir. En savoir plus sur la fonctionnalité Écouter
Oui ! Vous pouvez utiliser l'application Perlego sur les appareils iOS et Android pour lire à tout moment, n'importe où, même hors ligne. Parfait pour les trajets quotidiens ou lorsque vous êtes en déplacement.
Veuillez noter que nous ne pouvons pas prendre en charge les appareils fonctionnant sur iOS 13 et Android 7 ou versions antérieures. En savoir plus sur l'utilisation de l'application
Veuillez noter que nous ne pouvons pas prendre en charge les appareils fonctionnant sur iOS 13 et Android 7 ou versions antérieures. En savoir plus sur l'utilisation de l'application
Oui, vous pouvez accéder à Les Médecines de procréation par Claude Humeau,Françoise Arnal en format PDF et/ou ePUB ainsi qu'à d'autres livres populaires dans Médecine et Gynécologie, obstétrique et profession de sage-femme. Nous disposons de plus d'un million d'ouvrages à découvrir dans notre catalogue.