
- 192 pages
- French
- ePUB (adaptée aux mobiles)
- Disponible sur iOS et Android
eBook - ePub
À propos de ce livre
L'insuffisance coronaire est-elle héréditaire ? Quels sont les facteurs de risque ? Comment peut-on la prévenir ? Y a-t-il un « bon » cholestérol et un « mauvais » cholestérol ? Quand faut-il subir une épreuve d'effort ? Que sont la coronarographie et l'angioplastie ? La maladie des artères coronaires est la plus fréquente des maladies cardio-vasculaires. C'est aussi celle qui a le plus bénéficié des progrès médicaux depuis ces vingt dernières années, avec pour résultat une amélioration spectaculaire de l'espérance de vie des malades. Clair et complet, très accessible, y compris sur les aspects plus techniques, ce guide accompagnera les patients et leur entourage dans les différentes étapes de la maladie. Outre la pathologie et les traitements les plus récents, il aborde aussi la vie quotidienne et les précautions à prendre pour vivre sereinement. Nicolas Danchin, cardiologue de renom, ancien président de la Société française de cardiologie, est professeur des universités-praticien hospitalier et dirige l'unité clinique des maladies coronaires à l'hôpital Georges-Pompidou. Pionnier de l'angioplastie, c'est aussi un médecin de terrain qui prend en charge et suit en consultation de nombreux patients atteints d'insuffisance coronaire. Il est responsable des enquêtes nationales sur l'infarctus du myocarde, réalisées tous les cinq ans en France depuis 1995.
Approuvé par les 375,005 étudiants
Accès à plus d'un million de titres pour un prix mensuel raisonnable.
Étudiez plus efficacement en utilisant nos outils d'étude.
Informations
Sujet
MédecineSujet
CardiologieChapitre 1
Comprendre
le fonctionnement du cœur
et la maladie coronaire
le fonctionnement du cœur
et la maladie coronaire
1. À quoi sert le cœur et comment fonctionne-t-il ?
Le cœur est la pompe qui envoie dans tout le corps le sang qui contient les éléments grâce auxquels les différents organes se nourrissent et peuvent ainsi fonctionner normalement. C’est donc à l’évidence un élément central de la machinerie humaine, dont les dérèglements sont susceptibles d’avoir des conséquences particulièrement sévères.
Le cœur constitue aussi le pivot du système de circulation sanguine, se trouvant à l’intersection de la circulation sanguine pulmonaire qui permet au sang récupéré dans l’organisme (le « sang noir ») d’aller s’oxygéner dans les poumons, et de la circulation sanguine générale, qui diffuse ensuite le sang oxygéné (le « sang rouge ») vers l’ensemble des organes qui s’en nourrissent.
Sur le plan anatomique, le cœur est constitué de quatre cavités : les deux oreillettes servent de réceptacle pour le sang qui retourne vers le cœur, tandis que les deux ventricules, dont la paroi est épaisse et très musclée, assurent la fonction de pompe qui fait circuler le sang. Ces quatre cavités sont organisées en deux systèmes qui fonctionnent en parallèle : le cœur droit (oreillette droite et ventricule droit) reçoit le sang noir qui revient du corps par les deux veines caves et l’envoie dans l’artère pulmonaire pour recevoir l’oxygène qui lui est nécessaire au niveau des poumons. Le cœur gauche reçoit le sang rouge qui revient des poumons par les veines pulmonaires et le propulse dans l’artère aorte, une très grosse artère qui va ensuite donner toutes les branches qui irrigueront les différents organes du corps. La pompe ventriculaire gauche est beaucoup plus puissante que la pompe ventriculaire droite, car elle doit éjecter le sang vers le corps entier avec une pression importante (qui correspond à la « tension artérielle » et dépasse généralement 100 mm Hg) ; le ventricule gauche est donc très musclé et il a une importance primordiale dans le fonctionnement de tout le système. Concrètement, la circulation du sang se fait de façon continue, en circuit clos, et le cœur gauche et le cœur droit fonctionnent simultanément (le ventricule droit éjecte le sang noir vers l’artère pulmonaire en même temps que le ventricule gauche éjecte le sang rouge vers l’aorte). Pour empêcher le reflux du sang à contre-courant, le cœur est équipé de valvules qui jouent le rôle de soupapes.
Enfin, le cœur est doué d’une activité électrique propre, qui provient des cellules qui forment ses parois. Au rythme de 60 à 70 fois par minute, une décharge électrique part de la paroi des oreillettes et diffuse vers les ventricules, dont elle déclenche la contraction. La fréquence d’activation de ce qui peut être assimilé à une « pile » cardiaque dépend de nombreux facteurs et s’adapte en fonction des besoins de l’organisme : ainsi, lors d’un effort qui nécessite que le cœur augmente son débit pour couvrir les besoins de l’organisme, la fréquence de décharge de la pile auriculaire augmente, accroissant ainsi la fréquence des battements cardiaques (ce que l’on peut constater très simplement en prenant son pouls).
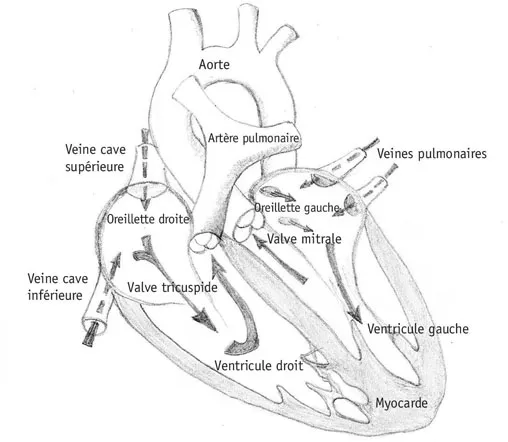
Figure 1. Coupe schématique du cœur.
Le sang « noir » arrive à l’oreillette droite par les veines caves ; il passe ensuite dans le ventricule droit qui l’envoie dans l’artère pulmonaire où il sera oxygéné. Il revient ensuite, sous forme de sang rouge par les veines pulmonaires dans l’oreillette gauche, puis passe dans le ventricule gauche qui le propulse dans l’aorte, pour irriguer l’ensemble des organes.
Ainsi, on voit que le cœur est un organe particulièrement sophistiqué, doué à la fois de propriétés électriques et d’une capacité mécanique remarquable, qui lui donne l’originalité de fonctionner comme une pompe, dont le débit va s’adapter aux besoins de l’ensemble de l’organisme : lorsque les organes ont besoin de plus d’oxygène (et donc de recevoir plus de sang), le cœur s’accélère et se contracte plus fort, ce qui lui permet d’augmenter considérablement le débit du sang qu’il fait circuler.
En savoir plus
Les valvules cardiaques : le cœur comporte quatre valvules, deux valvules dites « auriculo-ventriculaires » qui séparent les oreillettes des ventricules (la valvule tricuspide à droite et la valvule mitrale à gauche) et deux valvules ventriculo-artérielles qui empêchent le sang de « retomber » vers les ventricules quand ceux-ci se relâchent après la phase d’éjection (la valvule pulmonaire à droite et la valvule aortique, à gauche). Bien que « valvule » soit le terme correct, les médecins emploient plus souvent le terme de « valves » cardiaques.
Les différents temps du cycle cardiaque : le sang est propulsé vers les différents organes lorsque les ventricules se contractent ; cette partie du cycle cardiaque prend le nom de « systole ». Pendant la systole, les valvules ventriculo-artérielles sont ouvertes et les valvules auriculo-ventriculaires sont fermées, pour que tout le sang soit éjecté vers les artères et qu’il n’y ait pas de reflux des ventricules vers les oreillettes, à contre-courant. Lorsque la contraction est terminée, les ventricules se relâchent et se dilatent, en aspirant ainsi le sang qui se trouve dans les oreillettes. Ce temps s’appelle la « diastole ». Pendant la diastole, les valvules auriculo-ventriculaires s’ouvrent et les valvules ventriculo-artérielles sont fermées, ce qui permet au sang de passer des oreillettes vers les ventricules et évite le reflux de sang des artères vers les ventricules.
La qualité de la pompe cardiaque (sa capacité de contraction) est habituellement exprimée sous la forme d’une mesure appelée « fraction d’éjection » (ou fraction d’éjection ventriculaire gauche, FEVG). Cet index est le rapport entre le volume de sang éjecté par le cœur lors de chaque contraction (pendant la systole) et le volume de sang que contient le ventricule gauche lorsqu’il est complètement rempli (en fin de diastole). Normalement, la FEVG est ≥ 55 %. Pour une valeur de 40 % à 55 % la capacité contractile du cœur est modérément diminuée ; elle permet cependant d’avoir une activité normale dans toutes les circonstances ordinaires de la vie courante. En dessous de 40 %, la fonction cardiaque est fortement diminuée et le cœur assure beaucoup plus difficilement la couverture des besoins de l’organisme ; une altération importante de la force contractile du cœur peut conduire à une insuffisance cardiaque.
2. Qu’est-ce que la maladie coronaire ?
Les artères coronaires alimentent le cœur en lui fournissant le sang qui permet au muscle cardiaque (le myocarde) de fonctionner en jouant son rôle de pompe. Elles sont les premières branches à naître de l’aorte, cette très grosse artère qui sort du ventricule gauche et qui irrigue tout l’organisme. Les artères coronaires, artères de petit calibre (leur diamètre varie de 2 à 4 millimètres), ont la capacité de se dilater ou de se contracter, en fonction des besoins de l’organisme. Leur paroi est constituée de trois couches concentriques, disposées un peu comme l’intérieur d’un oignon : l’adventice est la couche la plus extérieure ; au milieu, se trouve la media, qui est une couche de cellules musculaires qui donnent à l’artère sa capacité de contraction et de distension ; à l’intérieur, l’endothélium est une très fine couche de cellules qui séparent l’intérieur de la paroi artérielle du sang qui circule dans l’artère. L’endothélium a un rôle capital pour l’artère ; il est constitué de cellules vivantes, qui envoient à la media les signaux qui lui permettent de se contracter ou de se dilater, ou encore les signaux qui enclenchent un processus de réparation si la paroi de l’artère est abîmée.
L’intérieur du conduit artériel (l’espace où circule le sang) est appelé la « lumière artérielle ».
On parle de maladie coronaire quand la paroi des artères coronaires est malade à la suite de dépôts de cholestérol (athérome). Ces dépôts peuvent former des rétrécissements qui obstruent plus ou moins complètement la lumière artérielle et gênent ainsi le passage du sang.
Il y a deux artères coronaires : la principale est l’artère coronaire gauche ; elle se divise très vite en deux grosses branches, l’artère interventriculaire antérieure qui irrigue toute la paroi antérieure du ventricule gauche, la pointe du cœur et la cloison qui sépare le ventricule gauche et le ventricule droit, appelée le septum interventriculaire, et l’artère circonflexe, qui alimente la paroi gauche (dite « paroi latérale ») du ventricule gauche. L’artère coronaire droite naît séparément ; elle alimente le ventricule droit, ainsi que la paroi inférieure du ventricule gauche (qu’on appelle aussi paroi diaphragmatique, car elle est posée sur le diaphragme, qui sépare le thorax de l’abdomen). C’est l’artère coronaire gauche qui est vraiment l’artère principale du cœur : elle mérite son surnom d’« artère vitale ».
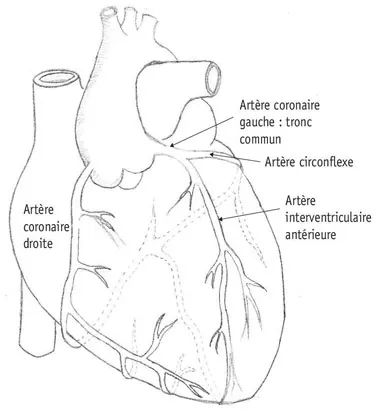
Figure 2. Les artères coronaires, qui irriguent le muscle cardiaque.
3. Qu’est-ce que l’athérosclérose ?
L’athérosclérose correspond à un processus de vieillissement des artères, dont la paroi s’imprègne de cholestérol (l’athérome) et se rigidifie. C’est ce qui cause la maladie coronaire, mais aussi la maladie des autres artères de l’organisme : par exemple, les artères qui alimentent le cerveau (les artères carotides), avec un risque de faire un accident vasculaire cérébral, ou les artères des jambes, entraînant une artérite.
L’athérome se développe sur des années et même des dizaines d’années ; c’est pourquoi les premières manifestations cliniques de la maladie (angine de poitrine, infarctus) ne se révèlent généralement qu’au-delà de l’âge de 40 ans. Au début, le cholestérol se dépose sous l’endothélium en formant des stries lipidiques (de fines lignes de dépôts graisseux) et, au fil du temps, les stries convergent et forment de véritables plaques de cholestérol. Schématiquement, il faut savoir que le cholestérol se dépose d’autant plus facilement dans la paroi que l’endothélium est fragilisé, rendu plus « poreux » par différents facteurs extérieurs comme le tabac ou d’autres facteurs de risque. Une fois dans la paroi, le cholestérol se comporte un peu comme un corps étranger irritant et provoque une réaction d’inflammation plus ou moins importante, qui contribue à faire grossir la plaque et à la fragiliser.
L’organisme est doué de mécanismes de défense importants. Au début, les artères se dilatent vers l’extérieur, pour éviter que les plaques de cholestérol ne bouchent la lumière artérielle et gênent le passage du sang ; ce mécanisme de compensation n’est cependant pas éternel et, si les plaques continuent de grossir, les artères se rétrécissent vers l’intérieur ; ces rétrécissements sont appelés « sténoses » dans le jargon médical. À la longue, les plaques d’athérome deviennent plus fibreuses et peuvent même se calcifier.
En somme, la conséquence néfaste de tous ces processus est la formation de rétrécissements sur les artères qui alimentent le cœur.
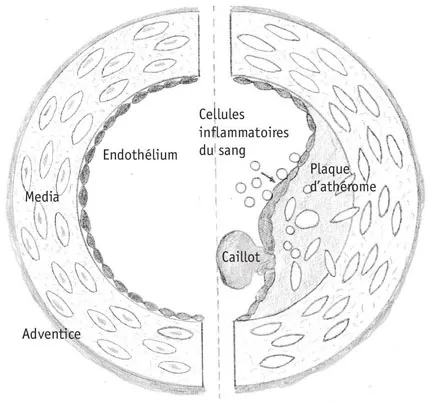
Figure 3. Représentation schématique d’une paroi d’artère saine (à gauche) et atteinte d’athérome (à droite).
4. La fréquence de la maladie coronaire est-elle la même dans les différentes régions du monde ?
Les maladies cardio-vasculaires sont la première cause de mortalité dans le monde. Pour autant, leur fréquence varie entre les pays, parfois dans des proportions importantes. Rien qu’au sein des pays européens, les statistiques de 2004 montrent des disparités considérables dans la fréquence des décès liés à la maladie coronaire. D’une manière générale, les pays du nord et de l’est de l’Europe sont beaucoup plus touchés. Pour les hommes de 35 à 74 ans, la mortalité d’origine coronaire est de moins de 150 cas pour 100 000 habitants dans des pays comme la France, l’Espagne, le Portugal, ou l’Italie ; elle se situe entre 150 et 210 pour l’Allemagne, entre 210 et 300 au Royaume-Uni, et dépasse 500 en Russie, Ukraine et dans les pays d’Europe orientale. La situation est équivalente pour les femmes ; au sein de la population des 35-74 ans, la mortalité par maladie coronaire passe de moins de 50 pour 100 000 habitants en France ou dans les pays méditerranéens, pour dépasser 200 dans les pays d’Europe de l’Est.
À l’échelle mondiale, le Japon, la Corée ou la France ont des taux de décès d’origine coronaire faibles, deux à quatre fois moindres que ceux des États-Unis ou de la Finlande.
Ces disparités considérables s’expliquent probablement avant tout par des différences de mode de vie, bien qu’une influence génétique puisse également avoir une part de responsabilité.
5. A-t-on fait de réels progrès dans la prévention et le traitement de la maladie coronaire ?
Les progrès accomplis dans le traitement et la prévention de la maladie coronaire au cours des trente dernières années ont été considérables. À l’échelle mondiale, la mortalité cardio-vasculaire a commencé à diminuer dans les pays industrialisés comme les États-Unis ou l’Europe de l’Ouest à partir des années 1970, tandis qu’elle continuait de croître dans les pays moins riches, et notamment dans les pays d’Europe centrale et d’Europe de l’Est ; mais ces pays prennent maintenant le même chemin favorable, et une diminution de la mortalité cardio-vasculaire y est observée depuis la fin des années 1990 et le tout début des années 2000. En France, la mortalité cardio-vasculaire a ainsi baissé de 56 % entre 1980 et 2004, et la diminution se poursuit depuis. À tel point que les maladies cardio-vasculaires en France ont maintenant reculé en seconde position, derrière le cancer, des causes de mortalité.
Ces progrès inouïs ont été accomplis à la fois grâce à une meilleure prise en charge des facteurs de risque, permettant de reculer l’âge à partir duquel les conséquences de la maladie coronaire se manifestent, et grâce à une amélioration impressionnante de l’efficacité des traitements, lorsque la maladie s’est déclarée : ainsi, une étude récente réalisée en Californie a montré une diminution de plus de 50 % de la survenue des infarctus du myocarde entre 1999 et 2008, témoignant de l’efficacité des mesures de prévention ; les enquêtes menées en France entre 1995 et 2005, ont, de leur côté, montré une baisse de 50 % de la mortalité des malades hospitalisés pour une crise cardiaque. C’est donc la conjonction de ces progrès dans la prévention comme dans le traitement qui a permis de faire reculer dans de telles proportions la mortalité cardio-vasculaire.
6. Qu’appelle-t-on des « facteurs de risque » ?
À la différence de maladies comme les maladies infectieuses causées par un microbe bien spécifique, la maladie coronaire n’est pas due à une seule cause. Elle est le résultat de facteurs multiples, dont aucun n’est déterminant à lui seul, mais dont certains favorisent son développement, tandis que d’autres, au contraire, retardent la formation des plaques d’athérome dans les artères.
En savoir plus
Dans les études épidémiologiques (qui analysent le devenir de populations en fonction de leurs caractéristiques initiales), on distingue les « marqueurs de risque » et les « facteurs de risque ». Dans le domaine de la maladie coronaire, il existe de très nombreux marqueurs de risque : ce sont tous les paramètres pour lesquels on observe une relation avec la survenue de problèmes cardiaques ; il peut s’agir de caractéristiques démographiques (sexe, âge, poids, taille), sociales (niveau d’éducation, catégorie socioprofessionnelle), de mode de vie (tabac, sédentarité, alimentation), cliniques (pression artérielle, fréquence cardiaque, maladies), ou encore biologiques (taux de cholestérol, taux de sucre dans le sang, par exemple). Ces différents marqueurs ont la propriété d’avoir une relation bien documentée avec la survenue d’une maladie coronaire : la présence du marqueur (ou son taux élevé, s’il s’agit d’un marqueur quantifiable, comme le taux de cholestérol dans le sang) s’accompagne d’un plus grand risque d’avoir une maladie coronaire. Toutefois, cette relation n’implique pas forcément une relation de causalité : par exemple, si on sait que le fait d’avoir un niveau d’éducation élevé est lié à un moindre risque d’avoir une crise cardiaque, cela ne signifie pas pour autant que la thèse d’université protège contre la maladie coronaire ; en fait, les comportements « à risque » sur le plan de la maladie coronaire, sont simplement plus fréquents chez les personnes qui ont un niveau scolaire bas, en raison de certaines habitudes culturelles, ou parce qu’une alimentation « saine pour le cœur » coûte plus cher. Pour passer de la notion de marqueur de risque à celle de facteur de risque, il faut que cette relation de causalité puisse être documentée ; autrement dit, que l’on puisse prouver que le facteur de risque soit bien une des causes de la maladie et cela indépendamment d’autres causes existantes. Une telle démonstration est difficile, s’agissant d’une maladie qui se développe sur des dizaines d’années. Un des éléments les plus utiles pour appuyer la démonstration de causalité est de vérifier que la correction du facteur de risque supposé entraîne bien une diminution du risque de développer la maladie.
Le facteur de risque essentiel est le niveau de cholestérol dans le sang : plus le niveau de cholestérol est élevé, plus le risque qu’il se dépose dans la paroi des artères est grand. Mais beaucoup d’autres éléments viennent moduler l’appétit de cholestérol des parois artérielles, en les rendant plus ou moins « poreuses » ; ces facteurs constituent soit des facteurs de risque (s’ils augmentent le risque d’avoir une maladie coronaire), soit des facteurs protecteurs (s’ils diminuent ce risque). D’une façon générale, un endothélium (c’est la couche de cellules qui se trouve à l’intérieur des parois de l’artère et qui isole la paroi du conduit artériel du sang qui circule à l’intérieur) qui fonctionne bien protège la paroi et la rend plus im...
Table des matières
- Couverture
- Titre
- Copyright
- Avant-propos
- Chapitre 1 - Comprendre le fonctionnement du cœur et la maladie coronaire
- Chapitre 2 - Comment se manifeste la maladie coronaire ?
- Chapitre 3 - Les examens et les traitements
- Chapitre 4 - Les médicaments
- Chapitre 5 - Vivre avec une maladie coronaire : les questions que vous pouvez vous poser
- Glossaire (plus ou moins) érudit du langage cardiologique
Foire aux questions
Oui, vous pouvez résilier à tout moment à partir de l'onglet Abonnement dans les paramètres de votre compte sur le site Web de Perlego. Votre abonnement restera actif jusqu'à la fin de votre période de facturation actuelle. Découvrir comment résilier votre abonnement
Non, les livres ne peuvent pas être téléchargés sous forme de fichiers externes, tels que des PDF, pour être utilisés en dehors de Perlego. Cependant, vous pouvez télécharger des livres dans l'application Perlego pour les lire hors ligne sur votre téléphone portable ou votre tablette. Apprendre à télécharger des livres hors ligne
Perlego propose deux abonnements : Essentiel et Complet
- Essentiel est idéal pour les étudiants et les professionnels qui aiment explorer un large éventail de sujets. Accédez à la bibliothèque Essentiel comprenant plus de 800 000 titres de référence et best-sellers dans les domaines du commerce, du développement personnel et des sciences humaines. Il comprend un temps de lecture illimité et la voix standard de la fonction Écouter.
- Complet est parfait pour les étudiants avancés et les chercheurs qui ont besoin d'un accès complet et illimité. Accédez à plus de 1,4 million de livres sur des centaines de sujets, y compris des titres académiques et spécialisés. L'abonnement Complet comprend également des fonctionnalités avancées telles que la fonction Écouter Premium et l'Assistant de recherche.
Nous sommes un service d'abonnement à des ouvrages universitaires en ligne, où vous pouvez accéder à toute une bibliothèque pour un prix inférieur à celui d'un seul livre par mois. Avec plus d'un million de livres sur plus de 990 sujets, nous avons ce qu'il vous faut ! En savoir plus sur notre mission
Recherchez le symbole Écouter sur votre prochain livre pour voir si vous pouvez l'écouter. L'outil Écouter lit le texte à haute voix pour vous, en surlignant le passage qui est en cours de lecture. Vous pouvez le mettre sur pause, l'accélérer ou le ralentir. En savoir plus sur la fonctionnalité Écouter
Oui ! Vous pouvez utiliser l'application Perlego sur les appareils iOS et Android pour lire à tout moment, n'importe où, même hors ligne. Parfait pour les trajets quotidiens ou lorsque vous êtes en déplacement.
Veuillez noter que nous ne pouvons pas prendre en charge les appareils fonctionnant sur iOS 13 et Android 7 ou versions antérieures. En savoir plus sur l'utilisation de l'application
Veuillez noter que nous ne pouvons pas prendre en charge les appareils fonctionnant sur iOS 13 et Android 7 ou versions antérieures. En savoir plus sur l'utilisation de l'application
Oui, vous pouvez accéder à La Maladie coronaire par Nicolas Danchin en format PDF et/ou ePUB ainsi qu'à d'autres livres populaires dans Médecine et Cardiologie. Nous disposons de plus d'un million d'ouvrages à découvrir dans notre catalogue.