
eBook - ePub
Troubles bipolaires, Obsessions et Compulsions
Les reconnaître et les soigner
- 272 pages
- French
- ePUB (adaptée aux mobiles)
- Disponible sur iOS et Android
eBook - ePub
À propos de ce livre
Dépression, manie, cyclothymie, troubles obsessionnels compulsifs (TOC), avec leurs obsessions persistantes et leurs comportements répétitifs : plus de quarante troubles sont actuellement traités par les antidépresseurs. Mais parfois, crises et délires persistent et un autre diagnostic s'impose : cyclothymie et TOC vont de pair. Comment ne pas perdre plusieurs années à trouver une solution adaptée ? Que faire pour soulager les malades désemparés ? Élie Hantouche, spécialiste des troubles bipolaires et des TOC, explique à l'aide de nombreux exemples les différentes maladies impliquées. Il présente les éléments qui permettent un diagnostic précoce de cette « double folie ». Pour ouvrir la voie à une amélioration radicale de l'état de santé des patients.Élie Hantouche est psychiatre. Il est attaché à la consultation de l'humeur de l'hôpital de La Pitié-Salpêtrière-Paris-VI.
Approuvé par les 375,005 étudiants
Accès à plus d'un million de titres pour un prix mensuel raisonnable.
Étudiez plus efficacement en utilisant nos outils d'étude.
Informations
Sujet
MédecineChapitre 4
Comprendre les liens
entre les TOC
et les troubles bipolaires
entre les TOC
et les troubles bipolaires
Il existe plusieurs hypothèses explicatives de la comorbidité anxiodépressive à partir desquelles on peut tenter de comprendre la connexion anxiobipolaire et plus précisément les liens entre TOC et bipolarité. En raison des caractéristiques spécifiques de la bipolarité atténuée et de la cyclothymie par rapport aux dépressions communes, de nouvelles pistes sont à explorer. Il est évident qu’il reste beaucoup à faire en recherche clinique, thérapeutique et fondamentale. Par ailleurs, il serait impossible d’aborder un tel chapitre sans faire référence à la psychanalyse qui, par essence, est basée sur la compréhension des maladies mentales. Selon mon expérience, il est assez probable que, du fait de la psychanalyse, il y ait eu un énorme retard dans le dépistage et la compréhension du TOC, des formes atténuées de la bipolarité et surtout de la connexion entre les deux.
La comorbidité en psychiatrie
Le mot « comorbidité » est emprunté à la médecine somatique, qui signifie la présence de deux troubles chez le même sujet (par exemple, diabète et HTA, hypertension artérielle, angine de poitrine et hypercholestérolémie). En psychiatrie, la définition est loin de faire l’unanimité, car chaque trouble pose le problème épineux de sa définition, des moyens utilisés pour porter le diagnostic et ses causes. Le terme « comorbidité » s’est répandu abondé depuis la mise en place et l’application de critères précis pour définir les catégories diagnostiques sans la hiérarchie entre les catégories et sans aucun préjugé théorique.

On a l’habitude de séparer les cas de « comorbidité actuelle », c’est-à-dire les sujets présentant simultanément les troubles, par exemple, « A » (anxiété) et « D » (dépression) au sein du même épisode, des cas de comorbidité séquentielle (ou Lifetime, soit sur la vie entière).
Il est clair que de telles conceptions ont suscité des querelles et des débats autour des définitions et de l’interprétation des résultats issus des enquêtes épidémiologiques. Par exemple, comment interpréter le fait que 90 % des sujets avec une anxiété généralisée présentent un autre trouble comme une dépression majeure (présente chez plus de 70 % des cas). Pour certains experts, il s’agit d’une fausse entité clinique (absence de spécificité sémiologique et rareté des cas isolés sans comorbidité) et pour d’autres, c’est la preuve de sa validité et de sa sévérité, car l’anxiété généralisée génère systématiquement d’autres troubles. Les patients qui souffrent de phénomènes mentaux pathologiques multiples existent, et c’est probablement la règle dans notre pratique de tous les jours. J’ai rarement vu des patients souffrant d’un seul trouble mental. Ce n’est pas le fait d’une sélection de patients difficiles qui consultent dans des services universitaires. Même les enquêtes épidémiologiques conduites en population générale montrent que les patients qui souffrent d’un trouble mental isolé sont en fait l’exception. La fréquence du TOC comorbide dans la population générale est double de celle du TOC isolé. Cette évolution des concepts psychiatriques n’est en réalité qu’un retour dans l’histoire de la psychiatrie. Dans ses leçons cliniques, J. P. Falret disait en 1854 : « La maladie n’est qu’une série d’événements complexes que l’observateur doit présenter sous leur véritable jour. »

Quoi qu’on dise sur la comorbidité, les patients présentant des tableaux cliniques complexes existent bel et bien. Les fréquences respectives des syndromes anxieux et dépressif isolés et comorbides ont fait l’objet de nombreuses enquêtes, notamment celles de Zurich et de Munich citées ci-après. Globalement, on constate que la moitié des sujets en population générale ne présente ni anxiété ni dépression. Ce qui est déjà une bonne nouvelle ! La fréquence des cas comorbides (soit cooccurrence de dépression majeure avec un trouble anxieux) est estimée entre 4,4 et 5,9 % de la population générale. La fréquence des cas de cosymptomatologie (trouble anxieux avec symptômes dépressifs, dépression majeure avec symptômes anxieux et mélange subsyndromique de symptômes anxiodépressifs) est entre 7,5 et 15,2 %.
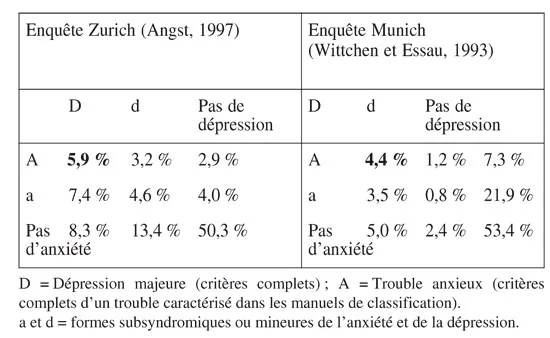
Afin d’éviter l’abus du terme comorbidité, certaines précautions doivent être appliquées tant dans la recherche épidémiologique que dans la pratique. Par exemple, il est nécessaire de pouvoir éliminer les cas de chevauchement symptomatique et, surtout, de s’assurer de la présence des critères complets de chaque trouble, sinon on peut facilement abuser de l’usage du terme « comorbidité ». Les chevauchements symptomatiques entre anxiété et dépression peuvent être responsables de « comorbidité artefactuelle ». Par exemple, fatigue, inhibition psychomotrice, mauvais sommeil, difficultés de concentration, découragement, irritabilité font partie des symptômes utilisés pour définir l’anxiété et la dépression. Pour être certain qu’une dépression est associée à l’anxiété, des signes comme une insomnie du matin, une perte de poids récente, des idées de mort (ou de suicide) ou un ralentissement psychomoteur sont des indices évocateurs (tableau).
Anxiété | Dépression | |
• Émotion dominante | Peur, souci | Tristesse, irritabilité |
• Tension physique | Augmentée (sur le « qui-vive ») | Souvent diminuée (patient abattu) |
• Anxiété physique (somatisation) | Douleur antérieure (poitrine, estomac…) | Douleur postérieure (cou, dos…) |
• Troubles du sommeil | Difficulté de trouver le sommeil | Insomnie matinale, sommeil non récupérateur |
• Appétit/poids | Peu de changement significatif | Changements significatifs (perte ou prise) |
• Idées de mort/suicide | Faibles | Présentes |
• Variations nycthémérales | Aggravation en fin de journée | Amélioration en fin de journée |
• Troubles psychomoteurs – Plans d’action | Inhibition Absents (patient ne sait pas quoi faire) | Ralentissement (patient sait ce qu’il doit faire mais ne peut pas initier son action) |
• Le « temps » | S’adresse au présent ou au futur | Se réfère au passé (sorte de deuil) |
• Le « lieu » | Danger, menace, peur sans objet | Perte, abandon, deuil |
• Estime de soi | Maintenue | Dévalorisation |
• Effet du contact avec les autres | Favorable (baisse des peurs) | Indifférent, parfois pénible |
• Demande d’aide et attente de soulagement | Toujours | Réduites ou absentes |

Chaque trouble mental, pris à part, comporte plus d’une dizaine de modèles explicatifs qui tiennent compte de la biologie du cerveau, de la psychologie individuelle et sociale. Il n’est donc pas étonnant que les modèles proposés pour comprendre la comorbidité psychiatrique soient à leur tour plus nombreux et complexes. Cependant, paradoxalement, la comorbidité, simplifie les modèles.
La comorbidité logique ou pathogène
Faisant référence aux conceptions psychodynamiques, on peut accepter l’idée que certains troubles peuvent être la conséquence « logique » d’un autre trouble. C’est le modèle du « trouble secondaire ». Pour l’instant l’adjectif « secondaire » n’est que conventionnel, soit en raison des chronologies des âges respectifs de début de chaque trouble, soit en faisant référence aux modèles hiérarchiques. Rien ne peut affirmer que le trouble « B » est la suite logique du trouble « A ». Dans ce modèle, la dépression serait considérée comme secondaire, notamment dans les cas d’une anxiété chronique. Comme le TOC est une affection qui débute souvent à un âge plus précoce que la dépression et se maintient sur de nombreuses années, la dépression peut représenter une complication logique et fréquente. Toutefois, dans certains cas, la dépression débute avant le TOC, ce qui signifie que ce modèle ne s’applique pas à la globalité des cas comorbides.
Le modèle hiérarchique
Dans la continuité du premier modèle, certains experts admettent que les troubles ne sont pas au même niveau. Ainsi, par ordre décroissant, on commence par la démence, la schizophrénie, les troubles bipolaires, les troubles dépressifs et en bas de l’échelle les troubles anxieux et réactionnels. Selon ce modèle, c’est la dépression qui domine et passe avant l’anxiété. En fait, en analysant les manifestations observées dans les dépressions, on constate schématiquement la présence de trois dimensions principales :
- – une dimension typique caractérisée par l’humeur dépressive et l’abattement physique (avec ralentissement psychomoteur) ;
- – une dimension marquée par l’anxiété, l’agitation, la somatisation et l’insomnie ;
- – une troisième caractérisée par l’hostilité et la sensibilité interpersonnelle, une dimension à distinguer de celle de l’anxiété classique.
Ce qui revient à penser que l’anxiété représente une dimension de la dépression, celle-ci étant le trouble principal. Ce modèle hiérarchique s’applique aux manifestations anxieuses diverses et non aux troubles anxieux caractérisés comme le trouble panique, le TOC ou la phobie sociale. Pour cette raison, il est extrêmement important de ne pas confondre symptômes anxieux (« a ») et troubles anxieux (« A »).
Le modèle dimensionnel, un facteur psycho-biologique commun
Malgré le fait que l’anxiété et la dépression coexistent de manière fréquente, certains experts les considèrent comme des troubles indépendants. Mais, pour expliquer la comorbidité entre les deux troubles, il y a lieu de penser à la présence d’un facteur psychobiologique commun. Les études familiales et génétiques vont dans ce sens. Il est probable que les mêmes gènes puissent générer l’anxiété et/ou la dépression en fonction de l’interaction avec des facteurs extérieurs (événements traumatisants précoces, mode d’éducation) et intérieurs (facteurs de personnalité, facteurs biologiques) différents. Par exemple, un déficit du gène qui code pour le transport ou la synthèse de la sérotonine pourrait générer en même temps une dépression, des attaques de panique, des crises de colère et/ou un TOC. C’est l’interaction de ce facteur biologique avec certaines éléments de la personnalité qui va générer des phénomènes psychiatriques différents. Par exemple, un déficit en 5HT chez un sujet méfiant, cynique et paranoïaque ne donnera pas les mêmes troubles que chez une personne de nature peureuse, évitante ou dépendante. Dans le premier cas, ce sont des crises de colère violente, alors que des crises de panique seront plus fréquentes chez une personnalité peureuse. Cette hypothèse est le plus argumentée par les données pharmacologiques montrant que plusieurs troubles apparemment différents répondent à un seul psychotrope (à une même famille de psychotropes) agissant de manière sélective sur le système sérotoninergique (ISRS). En isolant une dimension (ou fonction) comme celle de l’évitement et de l’habituation, on constate que, dans le TOC et d’autres troubles anxieux, l’évitement est le plus répandu des processus d’habituation. Les ISRS ainsi que la thérapie comportementale par exposition induisent, de la même manière, une facilitation des processus d’habituation. Ces effets sur le comportement ont été visualisés grâce à l’imagerie cérébrale en repérant les zones du cerveau sur lesquelles les médicaments et la TCC vont agir. Donc, la dimension d’habituation s’avère être une cible privilégiée pour les thérapeutiques efficaces dans le TOC et les phobies complexes.
Existe-t-il des dimensions liées à la sérotonine ?
On parle de sérotonine à cause de ses rôles physiologiques dans le cerveau et surtout en raison de la domination des ISRS, dans le traitement de la dépression et des troubles anxieux. Mon expérience de ces psychotropes, dès la fin des années 1980, m’a permis de constater qu’un nombre non négligeable de patients dépressifs, anxio-phobiques ou obsessionnels devenaient calmes, moins agités et impulsifs, sous l’effet de la...
Table des matières
- Couverture
- Titre
- Copyright
- Sommaire
- Introduction
- Chapitre premier - Le TOC, une maladie souvent invisible
- Chapitre 2 - La bipolarité, une nouvelle maladie ?
- Chapitre 3 - L’association TOC-troubles bipolaires
- Chapitre 4 - Comprendre les liens entre les TOC et les troubles bipolaires
- Chapitre 5 - Traiter les TOC bipolaires
- Conclusions et perspectives
- Remerciements
- Annexe
- Références
Foire aux questions
Oui, vous pouvez résilier à tout moment à partir de l'onglet Abonnement dans les paramètres de votre compte sur le site Web de Perlego. Votre abonnement restera actif jusqu'à la fin de votre période de facturation actuelle. Découvrir comment résilier votre abonnement
Non, les livres ne peuvent pas être téléchargés sous forme de fichiers externes, tels que des PDF, pour être utilisés en dehors de Perlego. Cependant, vous pouvez télécharger des livres dans l'application Perlego pour les lire hors ligne sur votre téléphone portable ou votre tablette. Apprendre à télécharger des livres hors ligne
Perlego propose deux abonnements : Essentiel et Complet
- Essentiel est idéal pour les étudiants et les professionnels qui aiment explorer un large éventail de sujets. Accédez à la bibliothèque Essentiel comprenant plus de 800 000 titres de référence et best-sellers dans les domaines du commerce, du développement personnel et des sciences humaines. Il comprend un temps de lecture illimité et la voix standard de la fonction Écouter.
- Complet est parfait pour les étudiants avancés et les chercheurs qui ont besoin d'un accès complet et illimité. Accédez à plus de 1,4 million de livres sur des centaines de sujets, y compris des titres académiques et spécialisés. L'abonnement Complet comprend également des fonctionnalités avancées telles que la fonction Écouter Premium et l'Assistant de recherche.
Nous sommes un service d'abonnement à des ouvrages universitaires en ligne, où vous pouvez accéder à toute une bibliothèque pour un prix inférieur à celui d'un seul livre par mois. Avec plus d'un million de livres sur plus de 990 sujets, nous avons ce qu'il vous faut ! En savoir plus sur notre mission
Recherchez le symbole Écouter sur votre prochain livre pour voir si vous pouvez l'écouter. L'outil Écouter lit le texte à haute voix pour vous, en surlignant le passage qui est en cours de lecture. Vous pouvez le mettre sur pause, l'accélérer ou le ralentir. En savoir plus sur la fonctionnalité Écouter
Oui ! Vous pouvez utiliser l'application Perlego sur les appareils iOS et Android pour lire à tout moment, n'importe où, même hors ligne. Parfait pour les trajets quotidiens ou lorsque vous êtes en déplacement.
Veuillez noter que nous ne pouvons pas prendre en charge les appareils fonctionnant sur iOS 13 et Android 7 ou versions antérieures. En savoir plus sur l'utilisation de l'application
Veuillez noter que nous ne pouvons pas prendre en charge les appareils fonctionnant sur iOS 13 et Android 7 ou versions antérieures. En savoir plus sur l'utilisation de l'application
Oui, vous pouvez accéder à Troubles bipolaires, Obsessions et Compulsions par Élie Hantouche en format PDF et/ou ePUB ainsi qu'à d'autres livres populaires dans Médecine et Psychiatrie et santé mentale. Nous disposons de plus d'un million d'ouvrages à découvrir dans notre catalogue.