![]()
1. Introduzione
Le reazioni avverse ad alimenti, come orientarsi
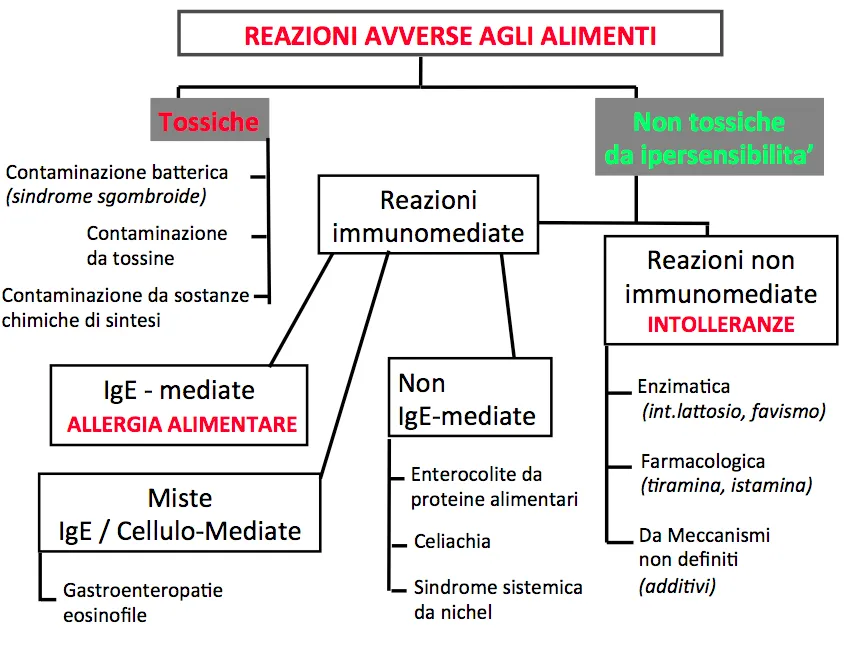
La definizione di reazione avversa a un alimento comprende ogni manifestazione indesiderata e imprevista conseguente all’assunzione di un alimento. La classificazione attualmente in uso, condivisa a livello internazionale, suddivide tali reazioni sulla base dei differenti meccanismi patologici che le determinano (Figura 1.1).
Figura 1.1. Classificazione delle reazioni avverse ad alimenti (modificata da Boyce et al, 2010)
Tra le reazioni avverse ad alimenti,
l’allergia e
l’intolleranza alimentare sono le più frequenti. Conoscere i diversi quadri clinici che ne possono derivare, caratteristici di ogni età, permette di indirizzare il
paziente verso il più corretto iter diagnostico (
Figura 1.2a e 1.2b).
Figura 1.2a. Quadri clinici più comuni suggestivi di allergia e intolleranza alimentare nell’adulto a) e nel bambino b)
1.1 Bibliografia essenziale
![]()
2. Allergia alimentare
2.1 Che cos’è
L’allergia alimentare è una reazione avversa agli alimenti causata da una anomala reazione immunologica mediata da anticorpi della classe IgE, che reagiscono verso componenti alimentari di natura proteica.
L’allergia alimentare può manifestarsi già in età pediatrica oppure insorgere in età adulta: nel primo caso spesso regredisce (come per esempio nel caso di latte e uovo), mentre se comparsa successivamente tende a persistere per tutta la vita. Secondo le stime più recenti l’allergia alimentare interessa il 5% dei bambini di età inferiore a 3 anni e circa il 4% della popolazione adulta (Boyce et al. 2010). Tuttavia la percezione globale di “allergia alimentare” nella popolazione generale risulta molto più alta, intorno al 20%. Per questo è fondamentale che il medico abbia gli strumenti per inquadrare correttamente i sintomi riferiti dal paziente.
2.2 Quando sospettarla
L’allergia alimentare può presentarsi con un ampio spettro di manifestazioni cliniche che spaziano da sintomi lievi fino allo shock anafilattico, potenzialmente fatale. Segni e sintomi compaiono a breve distanza dall’assunzione dell’alimento (da pochi minuti a poche ore) e sono tanto più gravi quanto più precocemente insorgono. Possono interessare diversi organi e apparati (Figura 2.1).
Figura 2.1. Principali quadri clinici attribuibili ad allergia alimentare in ordine di frequenza di presentazione
Il presente grafico è un estratto della documentazione formativa della piattaforma ristoCLOUD®
Da notare che il rapporto con la dermatite atopica (DA) nel bambino è invece ritenuto più di associazione che di causalità. Il tipo di proteina verso cui il soggetto sviluppa anticorpi IgE è tra i maggiori determinanti della gravità del quadro clinico. Esistono infatti proteine resistenti alla cottura e alla digestione gastrica, responsabili in genere di reazioni sistemiche, e proteine termo e gastrolabili, che causano solitamente sintomi locali e più lievi. Queste ultime sono responsabili della Sindrome Orale Allergica (SOA), un particolare tipo di allergia alimentare legata alla cross-reattività tra pollini e alimenti, causata cioè da allergeni ubiquitari nel mondo vegetale. Nel soggetto allergico a pollini, l’assunzione di alimenti di origine vegetale può determinare l’immediata comparsa di lieve edema, prurito e/o bruciore localizzati al cavo orale. Si tratta di sintomi spesso a risoluzione spontanea che raramente superano il cavo orale o si evolvono verso l’anafilassi. Gli alimenti più frequentemente in causa sono mela, pera, pesca, carota, melone. La cottura dell’alimento determina l’inattivazione dell’allergene responsabile e consente l’assunzione dell’alimento senza alcuna reazione.
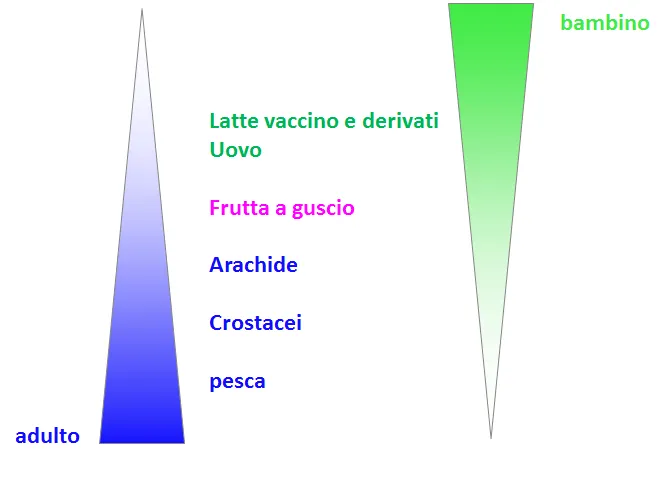
In Figura 2.2 e 2.3 sono riportati i principali alimenti causa di allergia alimentare nell’adulto e nel bambino.
Figura 2.2. Principali allergeni più frequentemente responsabili di allergia alimentare nell’adulto e nel bambino
Figura 2.3 -Frequenza dei principali allergeni responsabili di allergia alimentare nell’adulto e nel bambino
2.3 Anafilassi nell’allergia alimentare
L’allergia alimentare rappresenta la prima causa in assoluto di anafilassi nel bambino e nell’adulto (per quanto riguarda gli episodi che avvengono al di fuori dell’ambiente ospedaliero). Negli adulti sono invece prevalenti le cause da veleno da imenotteri e da farmaci.
Per anafilassi si intende una reazione sistemica da ipersensibilità a potenziale rischio di vita. Tale reazione è caratterizzata da sintomi a rapido esordio con interessamento delle vie aeree, difficoltà respiratoria con evoluzione fino al collasso cardiocircolatorio. Tali sintomi sono solitamente associati a orticaria ed edema delle mucose, che possono però essere assenti nel 10% dei casi.
L’anafilassi da alimenti presenta un esordio variabile da pochi minuti a due ore dopo l’ingestione del cibo, con una mediana di 30 minuti. Gli alimenti più frequentemente in causa sono costituiti da latte vaccino, uovo, grano, frutta secca, pesce e crostacei, anche se tutti gli alimenti sono in grado di scatenare reazioni gravi. La diagnosi è prevalentemente clinica, con una caratteristica peculiare di bronco-ostruzione fino all’insufficienza respiratoria e più raramente di collasso cardiocircolatorio. Per tale motivo la presenza di asma, in particolare non controllata, costituisce un fattore di rischio per reazioni anafilattiche nei pazienti con allergie alimentari. L’utilizzo di marker sierologici di reazione, quali la triptasi sierica, non è discriminante in quanto la triptasi aumenta per lo più negli episodi anafilattici con marcata ipotensione. Un altro aspetto da considerare nella diagnosi è la presenza di cofattori che possono facilitare l’esordio della reazione in seguito all’assunzione di alcuni alimenti, quali l’esercizio fisico, la somministrazione di farmaci antinfiammatori non steroidei e infezioni virali concomitanti.
Per rendere più agevole il riconoscimento dei sintomi di anafilassi, in assenza di marker, sono stati definiti dei criteri operativi (Box 1), l’utilizzo dei quali dovrebbe consentire la diagnosi nel 90% dei casi con un limite di confidenza del 95%. Origin...