![]()
1. Background
Il 9 gennaio 2020 l’Organizzazione Mondiale della Sanità (OMS) ha dichiarato che le autorità sanitarie cinesi avevano individuato un nuovo ceppo di Coronavirus mai identificato prima nell’uomo, classificato ufficialmente con il nome di SARS-CoV-2 o 2019-nCoV (acronimo dell’inglese Severe Acute Respiratory Syndrome Coronavirus 2, Coronavirus 2 della SARS). Il virus era associato a un focolaio di casi di polmonite registrati a partire dal 31 dicembre 2019 nella città di Wuhan nella Cina centrale. Il 30 gennaio 2020 Istituto Superiore di Sanità (l’ISS) confermava i primi due casi di infezione da SARS-CoV-2 in Italia. Si trattava di due turisti cinesi ricoverati dal 29 gennaio all’Istituto Nazionale per le Malattie Infettive Lazzaro Spallanzani. Successivamente il 21 febbraio 2020, l’ISS confermava il primo caso autoctono in Italia (ricoverato presso l’ospedale di Codogno).
L’11 febbraio l’OMS identificava nell’acronimo COVID-19 tale malattia respiratoria causata dal nuovo Coronavirus, dichiarando inizialmente tale epidemia da SARS-CoV-2 un’emergenza sanitaria pubblica internazionale e successivamente pandemia in data 11 marzo 2020.
Al 27 maggio 2020 tale malattia provocava 345.752 morti su 5.451.532 casi confermati in tutto il mondo.
Al 6 settembre 2020 tale malattia provocava 879.914 decessi su 26.902.024 casi confermati in tutto il mondo.
Lo spettro di manifestazioni cliniche del COVID-19 va da forme asintomatiche o paucisintomatiche a infezioni del tratto respiratorio lievi e autolimitanti sino a forme severe di polmonite con reperti radiologici caratteristici che possono rapidamente progredire verso il distress respiratorio acuto e la morte.
Tuttora, nonostante lo sforzo attuato dall’intera comunità scientifica non esiste un trattamento univoco e specifico per tale patologia, né abbiamo a disposizione un protocollo standardizzato di gestione clinica e diagnostica dei pazienti affetti da COVID-19. Inoltre, pur sapendo che si tratta di una patologia infettiva, è utile rimarcare il fatto che nella gestione clinico-assistenziale di questi pazienti è assolutamente prioritario l’intreccio di più figure specialistiche che spaziano dall’infettivologo all’internista, dallo pneumologo al dermatologo.
A tale proposito è stata ideata la stesura di questo manuale di gestione clinico-assistenziale dei pazienti affetti da COVID-19, basato sulle attuali evidenze scientifiche riguardo la malattia e sull’esperienza maturata presso il Centro COVID dell’Unità Operativa di Malattie Infettive e Tropicali del Policlinico Ospedaliero Universitario Mater Domini di Catanzaro, sperando di offrire spunti interessanti a tutti gli operatori sanitari che si trovino in prima persona a dover gestire tale situazione assistenziale.
1.1 I Coronavirus e il nuovo Coronavirus (SARS- CoV-2)
I Coronavirus fanno parte dell’ordine Nidovirales e della famiglia Coronaviridae. Questa famiglia include 4 generi alfa, beta, gamma e delta Coronavirus, di cui solo i primi 2 sono di rilevanza per le patologie umane.
I Coronavirus possiedono un envelope e il loro genoma è costituito di RNA a filamento singolo, non-segmentato, a polarità positiva che comprende da 26 a 32 kb. Il genoma dei Coronavirus è tra i più grandi tra i virus a RNA. Tali dimensioni, inconsuete tra i virus a RNA, sono state associate alla presenza di geni che codificano per RNA esonucleasi ed endonucleasi che possiedono una attività di proof reading. Inoltre altri geni codificano per “proteine accessorie” che sono alla base dell’adattamento di tali virus a diversi ospiti e soprattutto al salto di specie.
Una particella di Coronavirus è costituita da diversi elementi strutturali di cui il nucleocapside e il pericapside, sono certamente i due elementi fondamentali. Il nucleocapside include il genoma, mentre il pericapside è formato da una struttura sferica costituita da un bilayer lipidico. Dalla superficie esterna del pericapside aggettano numerose spicole: la glicoproteina spike (S), le proteine trasmembrana M ed E e la emoagglutinina esterasi.
La glicoproteina S forma delle sporgenze a forma di clava che protrudono dalla superficie del pericapside facendo somigliare il tutto a una corona regale o alla corona del sole, da cui il nome di tali virus.
Queste protrusioni si legano ai recettori presenti sulle cellule ospiti, stabilendo così i contatti con i tipi di cellule e quindi la gamma di specie che il virus può infettare.
Il loro serbatoio è rappresentato da diverse specie di animali. I Coronavirus sono responsabili di patologie nei mammiferi e negli uccelli; in particolare comportano il verificarsi di diarrea nelle mucche e nei suini e di malattie respiratorie delle vie superiori nei polli. Nell’uomo possono causare un raffreddore comune, una forma lieve simile all’influenza, ma anche malattie più gravi. Distinguiamo infatti tre grandi varianti cliniche: MERS (sindrome respiratoria mediorientale), SARS (sindrome respiratoria acuta grave) e le comuni infezioni respiratorie (CARTI, community acquired respiratory tract infections) che già da tempo siamo a conoscenza che giustificano circa il 20% delle forme respiratorie virali.
Il virus responsabile della malattia COVID-19, che in forma pandemica sta attualmente interessando tutto il globo, è una nuova specie di Coronavirus, mai identificato in precedenza nell’uomo, denominato SARS-CoV-2. Si tratta della settima specie di coronavirus in grado di infettare l’uomo.
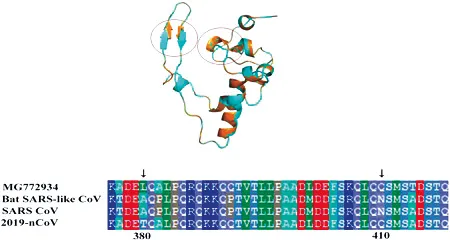
Quasi certamente la SARS, la MERS e il nuovo Coronavirus hanno avuto tutti origine nei pipistrelli. L’analisi più recente del genoma di SARS-CoV-2 (Figura 1), ha rilevato che esso condivide il 96% del suo RNA con un Coronavirus precedentemente identificato in una precisa specie di pipistrello in Cina.
Figura 1. Analisi genomica del SARS-CoV-2. (Benvenuto et al. The 2019‐new coronavirus epidemic: Evidence for virus evolution, «Journal of Medical Virology», 2020).
Il recettore ACE2 (angiotensin converting enzyme 2) è il bersaglio recettoriale del virus della SARS grazie al quale esso può penetrare nella cellula ospite così come la molecola DPP4 funge da recettore del virus della MERS ai fini del’ingresso nella cellula ospite. Entrambi i recettori sono espressi sulla superficie delle cellule polmonari. La diversa localizzazione tissutale di tali recettori giustifica la differenza tra le due malattie. La MERS, infatti, non è molto contagiosa, ma è più letale della SARS e ciò è legato alla tipologia recettoriale espressa sulle cellule bersaglio. Il recettore DPP4, infatti è altamente espresso nei bronchi inferiori, a differenza di quello della SARS che è maggiormente espresso nelle vie aeree superiori, e quindi sono necessari un’alta carica virale e un’esposizione prolungata e intensa affinché il virus possa raggiungere le basse vie respiratorie; per tale ragione l’infezione colpisce prevalentemente soggetti che lavorano a stretto contatto con i cammelli (animali sebatorio dell’infezione).
L’analisi di SARS-CoV-2 suggerisce che il nuovo virus, come SARS-CoV, utilizzi il recettore ACE2 per raggiungere il citoplasma della cellula ospite e ivi replicarsi, il che sembra giustificare la minor aggressività della SARS rispetto alla MERS, per cui sono riportati tassi di mortalità pari a circa il 30%. I dati a oggi disponibili indicano invece per il nuovo Coronavirus una mortalità pari a circa il 3,3% circa (numero morti/casi totali accertati dichiarati dall’OMS – dato aggiornato al 6/9/2020), comunque più alta di quella del virus influenzale stagionale che si attesta intorno allo 0,1% (fonte OMS).
![]()
2. Clinica
2.1 COVID-19: Manifestazioni cliniche
Il virus responsabile di COVID-19 (SARS-CoV-2) si trasmette principalmente per via respiratoria. Successivamente all’infezione, la durata del periodo di incubazione è compresa tra 1 e 14 giorni con una media di 5-6 giorni, nonostante, in rari casi, si siano registrati periodi di incubazione prolungati sino a 24 giorni.
I sintomi più comuni di COVID-19 sono febbre, astenia e tosse non produttiva. Altre possibili manifstazioni sono: mialgie, congestione nasale, rinorrea, faringodinia e diarrea. Questi sintomi sono generalmente lievi e iniziano gradualmente. Nei casi più gravi, l’infezione può complicarsi con dispnea dovuta a polmonite e sindrome respiratoria acuta grave che può complicarsi in ARDS (acute respiratory distress syndrome), insufficienza renale ed exitus. Anosmia/iposmia (perdita/diminuzione dell’olfatto), parosmia (riduzioni qualitative dell’olfatto) e ageusia (perdita del gusto) sono stati segnalate come sintomi legati all’infezione da COVID-19. Dati disponibili dimostrano che i pazienti con infezione confermata da SARS-CoV-2 possono sviluppare anosmia/iposmia anche in assenza di altri sintomi. La prevalenza di anosmia e disgeusia in pazienti con COVID-19 lieve non ospedalizzati è risultata del 64,4% (Boscolo-Rizzo P., et al.).
Generalmente i sintomi sono lievi e a esordio graduale, soprattutto nei bambini e nei giovani adulti. Molti soggetti infetti rimangono asintomatici. Nella figura seguente (Figura 1) è riportata la frequenza di segni e sintomi in pazienti stratificati a seconda dell’età e del setting assistenziale (ricovero o domicilio). Come si vede, ...